 BUSCAR
BUSCAR
 ÍNDICE
ÍNDICE
RESOLUCIÓN 000115 DE 2026
(enero 27)
<Fuente: Archivo interno entidad emisora>
Diario Oficial No. 53.400 de 16 de febrero de 2026
MINISTERIO DE SALUD Y DE PROTECCIÓN SOCIAL
Por la cual se modifica parcialmente la Resolución 2350 de 2020 y su anexo técnico "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad", y se dictan otras disposiciones
EL MINISTRO DE SALUD Y PROTECCIÓN SOCIAL
En ejercicio de sus atribuciones legales, en especial de las conferidas en el numeral 2 del artículo 173 de la Ley 100 de 1993, el numeral 30 del artículo 02 del Decreto Ley 4107 de 2011 y en desarrollo del numeral 14 del artículo 41 de la Ley 1098 de 2006 y del artículo 07 de la Ley 1751 de 2015 Estatutaria de Salud y,
CONSIDERANDO
Que, el artículo 44 de la Constitución Política de Colombia, determina como derechos fundamentales de los niños: la vida, la integridad física, la salud y la seguridad social, la alimentación equilibrada, entre otros, los cuales prevalecen sobre los derechos de los demás.
Que, por su parte, el artículo 49 ibidem, modificado por el artículo 01 del Acto Legislativo 2 de 2009, señala que la prestación de servicios de promoción, protección y recuperación de la salud debe ser organizada, dirigida y reglamentada por el Estado de forma descentralizada, por niveles de atención y considerando la participación de la comunidad, aplicando los principios de eficiencia, universalidad y solidaridad Tal acción incluye la definición de políticas dirigidas ai sector privado y el ejercicio de su vigilancia y control, así como determinar las competencias y aportes de los diferentes actores del Sistema General de Seguridad Social en Salud.
Que el Estado colombiano en virtud de los tratados internacionales de derechos humanos, particularmente la Convención sobre los Derechos del Niño, aprobada mediante la Ley 12 de 1991, está obligado a adoptar medidas orientadas a la reducción de la mortalidad infantil y la prevención y atención de la desnutrición.
Que la Corte Constitucional, a través de la Sentencia T-302 de 2017, tuteló los derechos fundamentales a la salud, al agua potable, a la alimentación y a la seguridad alimentaria de los niños y niñas del pueblo Wayúu, en los municipios de Riohacha, Manaure, Maicao y Uribia, e igualmente declaró la existencia de un estado de cosas inconstitucional, amparando el goce efectivo de los precitados derechos.
Que, en la referida sentencia la Corte Constitucional ordenó que se tomaran las medidas adecuadas y necesarias para constituir un Mecanismo Especial de Seguimiento y Evaluación de las Políticas Públicas para la superación del estado de cosas inconstitucional, cumpliendo los 8 objetivos mínimos constitucionales señalados en el artículo cuarto de dicha sentencia.
Que, la Sala Octava de Revisión de la Corte Constitucional emitió el Auto 696 de 2022, señalando que a pesar de que se han adoptado medidas, estas resultan insuficientes para garantizar el goce efectivo del derecho fundamental de los menores Wayúu
Que, mediante la Resolución 2465 de 2016, se adoptan los indicadores antropométricos, patrones de referencia y puntos de corte para realizar la clasificación antropométrica del estado nutricional de niñas, niños y adolescentes menores de 18 años, conforme con los patrones de crecimiento publicados en los años 2006 y 2007 por la Organización Mundial de la Salud - OMS; así como los indicadores antropométricos, patrones de referencia y puntos de corte para efectuar la clasificación antropométrica del estado nutricional de adultos de 18 a 64 años y gestantes adultas.
Que, de acuerdo con la precitada resolución, se define el riesgo de desnutrición aguda cuando bajo el indicador peso para la talla/longitud (P/T-L) en niños y niñas menores de 5 años de edad, se obtiene una puntuación Z entre ![]() (desviación estándar - DE); esta clasificación nutricional antecede el evento de desnutrición aguda, condición asociada a la mortalidad infantil.
(desviación estándar - DE); esta clasificación nutricional antecede el evento de desnutrición aguda, condición asociada a la mortalidad infantil.
Que mediante la Resolución 2350 de 2020, se adopta el lineamiento técnico para el manejo integral a la desnutrición aguda, moderada y severa, en niños y niñas de cero (0) a 59 meses de edad, y se fijan las responsabilidades a cargo de los diferentes actores del Sistema General de Seguridad Social en Salud - SGSSS, intervinientes en el proceso de atención en salud, e igualmente establece en su artículo 07, que para el egreso del manejo hospitalario y ambulatorio de los niños de 0 a 59 meses, deben cumplirse los criterios descritos en el anexo técnico de la citada resolución, y que una vez cumplidos, el niño deberá continuar en seguimiento de acuerdo con lo señalado en la Ruta Integral para la Promoción y Mantenimiento de la Salud.
Que, actualmente el lineamiento técnico para el manejo integral a la desnutrición aguda moderada y severa, en niños de cero (0) a 59 meses de edad adoptado mediante la Resolución 2350 de 2020, establece dentro de los criterios de egreso de manejo ambulatorio, cuando la puntuación Z de peso para la talla-longitud es igual o superior a -2 DE.
Que si bien el Plan Decenal de Salud Pública 2022-2031 establece como meta reducir la mortalidad por y asociada a la desnutrición aguda a 5 muertes por cada 100.000 menores de cinco años para el año 2031, el Instituto Nacional de Salud (INS) reportó para el año 2023 una tasa superior, correspondiente a 7, 8 muertes por cada 100.000 menores de cinco años, de las cuales el 57,98 % ocurrieron en menores de un año Aunque este resultado representa una disminución frente al año 2022, cuando se registró una tasa de 10,78, persiste una brecha relevante frente al cumplimiento de la meta establecida. Así mismo, la prevalencia de desnutrición aguda moderada o severa en esta población evidenció un incremento, al pasar de 0,65 a 0,67 casos por cada 100 menores de cinco años entre 2023 y 2024, lo cual refuerza la necesidad de fortalecer las acciones de prevención, atención integral y seguimiento oportuno de esta condición.
Que, en el lineamiento de la OMS (2023), sobre la prevención y el manejo de la emaciación y el edema nutricional (desnutrición aguda) en niños menores de 5 años, se recomiendan intervenciones sectoriales y comunitarias preventivas basadas en el riesgo, con especial énfasis en madres/cuidadores y sus bebés menores de 6 meses que están en riesgo de crecimiento y desarrollo deficiente reciban atención y seguimiento regular por parte de profesionales de salud.
Que, con base en datos preliminares del año 2024, el Instituto Nacional de Salud (INS) reportó, a través del Sistema de Vigilancia en Salud Pública (SIVIGILA), la notificación de 24.396 casos de niños y niñas menores de cinco años con diagnóstico de desnutrición aguda, lo que representa un aumento del 42,8 % con respecto al comportamiento registrado en el año 2019.
Que, en el marco del proceso de actualización de la Resolución 2350 de 2020, se considera necesario modificar el criterio de egreso actualmente definido, con el fin de garantizar la continuidad del tratamiento nutricional hasta que el niño o la niña alcance un peso adecuado para su talla o longitud, asegurando con ello una recuperación nutricional efectiva y sostenida.
Que, en atención a las condiciones anteriormente mencionadas, se incluye la ampliación del alcance de la norma para incorporar el manejo de niños y niñas con riesgo de desnutrición aguda, definiendo los principios básicos para su diagnóstico, tratamiento y seguimiento, con especial énfasis en los departamentos de La Guajira, Chocó y Vichada, territorios priorizados debido a sus altos índices de mortalidad por desnutrición, condiciones de inseguridad alimentaria, dispersión geográfica y limitado acceso a servicios de salud.
Que, en concordancia con las recomendaciones de la Organización Mundial de la Salud (OMS) para el manejo de la desnutrición aguda severa, el uso de la fórmula terapéutica F-100 constituye una intervención esencial en la fase de recuperación o rehabilitación nutricional, ai permitir una ganancia de peso adecuada y sostenida, así como la restauración de los depósitos energéticos y el mejoramiento del estado general de salud de los niños y niñas afectados.
Que, el lineamiento técnico adoptado mediante la Resolución 2350 de 2020 contempla el uso de fórmulas terapéuticas específicas para el manejo de la desnutrición aguda severa, y en el marco del proceso de actualización normativa, se hace necesario incorporar de manera explícita el uso de la fórmula F-100, con el fin de fortalecer la atención integral en los diferentes niveles de complejidad del sistema de salud y garantizar la estandarización de los esquemas terapéuticos.
Que, la incorporación del tratamiento con F-100 contribuye a mejorar la calidad técnica del protocolo de atención, ofreciendo al talento humano en salud herramientas clínicas más robustas para el abordaje integral de los casos con desnutrición aguda severa, en concordancia con el enfoque de atención centrada en el usuario, la recuperación nutricional plena y la disminución del riesgo de recaídas o complicaciones posteriores.
Que, por lo anterior es necesario modificar los artículos 01, 02, 03, 04, 06, 08, 10 y 11 de la Resolución 2350 de 2020, así como su anexo técnico denominado "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de 0 a 59 meses de edad", para promover el acceso a programas sociales y estrategias complementarias que contribuyan a la recuperación y mantenimiento del estado de salud y nutrición de los niños y niñas atendidos.
En mérito de lo expuesto,
RESUELVE
ARTÍCULO 1. Modifiqúese el artículo 01 de la Resolución 2350 de 2020, el cual quedará así:
"Artículo 01. Objeto. La presente resolución tiene por objeto adoptar el lineamiento técnico para el manejo integral de la desnutrición aguda moderada y severa en niños y niñas de cero (0) a cincuenta y nueve (59) meses de edad, contenido en el anexo técnico que hace parte integral de esta, con el fin de garantizar su recuperación nutricional; definir los principios básicos para el diagnóstico, manejo y seguimiento de niños y niñas con riesgo de desnutrición aguda en el territorio nacional, con especial énfasis en los departamentos de La Guajira, Chocó y Vichada, en atención a sus altos índices de desnutrición; y establecer las responsabilidades de los diferentes actores del Sistema General de Seguridad Social en Salud involucrados en el proceso de atención en salud."
ARTÍCULO 2. Modifiqúese el parágrafo del artículo 02 de la Resolución 2350 de 2020, el cual quedará así:
"Parágrafo. Cuando los organismos internacionales de cooperación y, en general, las organizaciones no gubernamentales de carácter humanitario o altruista apoyen la prestación de servicios de salud para el manejo integral a la desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda en niños y niñas de cero (0)a 59 meses de edad, deberán dar cumplimiento al lineamiento técnico que hace parte integral de esta resolución."
ARTÍCULO 3. Adiciónese al artículo 03 de la Resolución 2350 de 2020, las siguientes definiciones:
"3.8 Riesgo de desnutrición aguda: clasificación antropométrica entre las líneas de puntuación ![]() desviaciones estándar del indicador peso para la longitud/talla.
desviaciones estándar del indicador peso para la longitud/talla.
3.9 Recuperación Nutricional: Condición en que los niños y niñas presentan ganancia gradual de peso hasta lograr un valor de puntaje Z para el indicador peso/talla-longitud mayor o igual a -1 DE, resolución de enfermedades asociadas y mejor interacción con el cuidador.
3.10 Niños sin ganancia de peso efectiva con lactancia materna: Niños y niñas que lactan, en quienes se ha realizado efectivamente la TTS con consejería en lactancia materna y que no han ganado peso esperado."
ARTÍCULO 4. Modifiqúese el Artículo 04 de la Resolución 2350 de 2020, el cual quedará de la siguiente manera:
"Artículo 04. Detección e identificación de casos de niños de cero (0) a 59 meses con desnutrición aguda y riesgo de desnutrición aguda. Los niños de cero (0) a 59 meses con desnutrición aguda severa o desnutrición aguda moderada en todo el territorio nacional, y aquellos con riesgo de desnutrición aguda exclusivamente en los territorios priorizados según criterios expuestos en el capítulo 7, deben identificarse tanto a nivel intramural, como extramural, mediante la demanda espontánea en los diferentes servicios de salud y por jornada de atención integral en salud que realicen las IPS.
Parágrafo 1. La atención de la desnutrición aguda moderada y severa en niños de cero (0) a 59 meses se considera atención de urgencias, por lo que no requiere ningún tipo de autorización y su atención debe ser inmediata.
Parágrafo 2. Corresponde a los prestadores de servicios de salud, en todos los niveles de atención, la detección e identificación de niñas y niños menores de cinco años con riesgo de desnutrición aguda en los territorios priorizados del capítulo 7, conforme a los criterios establecidos en esta resolución. Esta condición deberá ser considerada como una prioridad en la atención en salud, con el fin de garantizar intervenciones oportunas que prevengan la progresión hacia desnutrición aguda moderada o severa."
ARTÍCULO 5. Modifiqúese el artículo 06 de la Resolución 2350 de 2020, el cual quedará así:
"Artículo 06. Tratamiento terapéutico de la desnutrición aguda en niños de cero (0) a 59 meses. Las entidades de aseguramiento deben garantizar la entrega de manera inmediata de la Fórmula Terapéutica Lista para el Consumo (FTLC), tanto para la prueba de apetito, como para el manejo hospitalario y ambulatorio, con la cantidad suficiente para cubrir el tratamiento hasta el próximo control. Esta entrega se hará directamente en la Institución Prestadora de Servicios de Salud (IPS) que la prescribió o, a través de los proveedores de servicios farmacéuticos, siempre que estos puntos sean de fácil acceso para el cuidador o responsable y aseguren una atención prioritaria. Para el caso de la Formula Terapéutica - F-75 y F-100, se debe garantizar como un insumo de estancia hospitalaria, de acuerdo con los criterios establecidos en el anexo técnico que forma parte integral de esta resolución. "
ARTÍCULO 6. Modifiqúese el artículo 08 de la Resolución 2350 de 2020, el cual quedaría así:
"Artículo 08. Articulación intersectorial. En desarrollo de los principios de coordinación, eficacia, celeridad y economía, las entidades territoriales de orden departamental, distrital y municipal, según corresponda, deberán gestionar e impulsar acciones intersectoriales con los sectores responsables de intervenciones preventivas, promocionales y complementarias, orientadas a la protección integral de niñas y niños de 0 a 59 meses con riesgo de desnutrición aguda, o diagnóstico de desnutrición aguda moderada o severa.
Estas acciones deberán estar dirigidas a garantizar el acceso efectivo a alimentos y servicios sociales complementarios, contribuir al proceso de recuperación nutricional y favorecer el mantenimiento del estado de salud y nutrición, asegurando el más alto nivel de calidad, oportunidad y protección de los derechos fundamentales de la primera infancia. "
ARTÍCULO 7. Modifiqúese el Artículo 10 la Resolución 2350 de 2020, el cual quedará así:
"Artículo 10. Responsabilidades de las entidades de aseguramiento. Para la implementación de la atención integral de los niños de cero (0) a 59 meses con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, las entidades de aseguramiento tendrán a su cargo las siguientes responsabilidades:
10.1 Gestionar, acorde con la normativa y procedimientos establecidos, la afiliación de los niños y sus familias, que se identifiquen sin cobertura del aseguramiento en salud, al sistema que corresponda.
10.2. Garantizar calidad y oportunidad en la atención integral en salud de niños de cero (0) a 59 meses diagnosticados con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, acogiéndose al lineamiento técnico de la presente resolución. Igualmente deben garantizar la adopción de estrategias de atención extramural, que incluyan búsqueda activa comunitaria para la detección y atención de este segmento poblacional.
10.3. Garantizar el flujo y la transición efectiva y oportuna en el marco del sistema de referencia y contrarreferencia, para asegurar la atención de los niños de cero (0) a 59 meses diagnosticados con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, acorde con su cuadro clínico y el nivel de complejidad de los servicios de salud, atendiendo al lineamiento técnico de la presente resolución.
10.4. Garantizar que la red prestadora de servicios de salud que haya contratado cuente con los equipos necesarios para la toma de medidas antropométricas y que dichos equipos se encuentren en buen estado, de acuerdo con lo estatuido en la Resolución 2465 de 2016, o la norma que la modifique o sustituya.
10.5. Garantizar la atención integral con enfoque diferencial para los niños de cero (0) a 59 meses con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, pertenecientes a la población indígena. Para el efecto, deben implementar estrategias de búsqueda activa, atención extramural con traductores y tener en cuenta la cosmovisión, usos y costumbres de esta población.
10.6 Verificar que la red prestadora de servicios de salud contratada imple mente el lineamiento técnico adoptado por la presente resolución.
10.7 Garantizar en todos los grados de complejidad de los servicios de salud y modalidades de atención en salud de su red prestadora, el suministro y la disponibilidad de la Fórmula Terapéutica F-75 para la fase de estabilización y manejo hospitalario y entrega inmediata de la Fórmula Terapéutica Lista para el Consumo (FTLC) en el manejo ambulatorio. Para tal fin, el asegurador deberá definir puntos de entrega dentro de las IPS o a través de los proveedores de servicios farmacéuticos, siempre que estos puntos sean de fácil acceso para el cuidador o responsable y aseguren una atención prioritaria. Así mismo, debe garantizar los demás insumos requeridos para dar cumplimiento a las fases de estabilización, transición y rehabilitación, según lo establecido en la presente resolución.
De igual forma, debe garantizar en los prestadores que dispongan de servicios de hospitalización pediátrica el suministro y disponibilidad permanente de la fórmula F-100 para complementar la fase de transición en los casos que sea requerido
10.8. Garantizar el suministro, disponibilidad y entrega de fórmula láctea de inicio en los casos de niños menores de seis (6) meses de edad, con desnutrición aguda moderada, desnutrición aguda severa o riesgo de desnutrición aguda, sin ganancia de peso efectiva con lactancia materna o con imposibilidad de ser amamantados, hasta que se cumpla con los criterios de egreso, según lo establecido en la presente resolución.
10.9 Efectuar seguimiento individual y nominal a los casos de niños de cero (0) a 59 meses con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, que se encuentren en manejo ambulatorio, según lo previsto en la presente resolución
Para lo anterior, podrán valerse de estrategias de telesalud y telemedicina – especialmente en zonas rurales o rurales dispersas con dificultades de acceso por condiciones geográficas o de orden público– conforme a lo establecido en la Ley 1419 de 2010 y en las Resoluciones 2654 y 3100 de 2019. Dichas acciones solo serán procedentes cuando se garantice el acceso efectivo del niño o la niña al tratamiento requerido, incluida la disponibilidad oportuna de Fórmula Terapéutica Lista para el Consumo (FTLC) según sus necesidades nutricionales.
10.10. Evaluar cada seis meses, a partir de la entrada en vigencia de la presente resolución, la adherencia de su red prestadora de servicios de salud al lineamiento técnico para el manejo integral a la desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, definido en la presente resolución. Como resultado de ello, formular dentro del mismo término un plan de mejoramiento continuo con su respectivo seguimiento.
10.11. Garantizar las acciones de vigilancia en salud pública de su competencia, de acuerdo con los eventos definidos en los protocolos y lineamientos técnicos vigentes del SIVIGILA, a saber, mortalidad infantil por y asociada a desnutrición, evento de desnutrición aguda en niños menores de cinco (5) años y riego de desnutrición aguda."
ARTÍCULO 8. Modifiqúese el Artículo 11 de la Resolución 2350 de 2020, el cual quedará así:
"Artículo 11. Responsabilidades de las Instituciones Prestadoras de Servicios de Salud (IPS). Para la implementación de la atención integral de los niños de cero (0) a 59 meses con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda, las IPS tendrán a su cargo las siguientes responsabilidades:
11.1 Prestar los servicios de salud con calidad y oportunidad, incluyendo acciones para la población rural y rural dispersa, con estrategias de atención extramural en salud, que involucren búsqueda activa comunitaria para la detección y atención de niños de cero (0) a 59 meses con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición conforme a lo establecido en la presente resolución.
11.2 Garantizar la prestación de servicios de salud con enfoque diferencial a los niños de cero (0) a 59 meses con desnutrición aguda severa, desnutrición aguda moderada o riesgo de desnutrición aguda, pertenecientes a la población indígena, de acuerdo con lo establecido en la presente resolución. Para ello, las IPS deberán implementar estrategias de búsqueda activa, atención extramural con traductores y acciones que respeten la cosmovisión, usos y costumbres de esta población.
11.3 Garantizar en los grados de complejidad y modalidades de prestación de servicios que brinde, la disponibilidad de equipos antropométricos para la toma de medidas antropométricas, según la edad. También deberá garantizar que dichos equipos sean objeto de mantenimiento y calibración periódica, lo que habrá de soportar con la hoja de vida de estos, de acuerdo con lo establecido en la Resolución 2465 de 2016 o la norma que la modifique o sustituya.
11.4 Garantizar, en todos los niveles de complejidad y modalidades de prestación, la prescripción de los insumos requeridos para el manejo integral de la desnutrición aguda en sus diferentes fases: estabilización, transición y rehabilitación, conforme a lo dispuesto en esta resolución y su anexo técnico.
De manera específica, deberá garantizar que toda la red de prestadores cuente con la fórmula terapéutica F-75 para la formulación y uso en la fase de estabilización y de F-100 en la fase de transición para los casos que sea necesario. Esta última condición aplicará solo en los prestadores que dispongan de servicios de hospitalización pediátrica. En el manejo ambulatorio, la IPS que realice el diagnóstico o el seguimiento deberá efectuar, de manera obligatoria, la prueba de apetito, conforme a lo dispuesto en el anexo técnico, para lo cual deberá suministrar directamente el sobre de la Fórmula Terapéutica Lista para el Consumo (FTLC) necesarios para su realización.
Una vez realizada la prueba de apetito, la red deberá garantizar la prescripción y entrega inmediata de la FTLC a los niños y niñas que la requieran. La entrega de los sobres necesarios para cubrir el tratamiento hasta el próximo control podrá realizarse directamente por la IPS o gestionarse, en articulación con el asegurador, a través de los proveedores de servicios farmacéuticos, siempre que estos sean de fácil acceso para el cuidador o responsable y garanticen atención prioritaria. La FTLC es un alimento con propósito médico especial que se encuentra financiado con recursos de la Unidad de Pago por Capitación (UPC).
11.5 Garantizarla prescripción de la fórmula láctea de inicio, en el caso de niños menores de seis (6) meses con desnutrición aguda moderada, desnutrición aguda severa o riesgo de desnutrición aguda, sin ganancia de peso efectiva con lactancia materna o con imposibilidad de ser amamantados, hasta que se cumpla con los criterios de egreso, según lo establecido en la presente resolución.
11.6 Realizar el seguimiento individual a los niños de cero (0) a cincuenta y nueve (59) meses de edad con desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición, que sean derivados hacia el manejo ambulatorio, acorde con lo señalado en la presente resolución.
11.7 Realizarla evaluación de la adherencia alineamiento técnico que hace parte integral de esta resolución, mínimo una vez dentro del respectivo semestre, y formular dentro del mismo periodo, de acuerdo con dicha evaluación, un plan de mejoramiento con el correspondiente seguimiento, para lo cual, se deben tener en cuenta los indicadores de seguimiento y monitoreo, establecidos en el lineamiento que hace parte integral de esta resolución.
11.8 Realizar las acciones de notificación de vigilancia en salud pública, de conformidad con los eventos definidos en los protocolos y lineamientos técnicos vigentes del SIVIGILA, a saber, mortalidad infantil por y asociada a desnutrición, evento de desnutrición aguda en menores de cinco (5) años y riesgo de desnutrición aguda.
11.9 Garantizar el fortalecimiento continuo de capacidades por parte del talento humano en salud, en lo relacionado con el lineamiento que desarrolla las atenciones en niños de cero (0) a cincuenta y nueve (59) meses, para el manejo integral de la desnutrición aguda severa, desnutrición aguda moderada y riesgo de desnutrición aguda conforme al lineamiento que hace parte integral de esta resolución. "
ARTÍCULO 9. Adiciónese al numeral 1.1.4 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de 0 a 59 meses de edad" adoptado mediante la Resolución 2350 de 2020, la fórmula terapéutica F-100 para el tratamiento de la desnutrición aguda moderada y severa, en los siguientes términos:
- "Composición Fórmula Terapéutica F-100
La fórmula terapéutica F-100 en polvo es un alimento nutricionalmente enriquecido destinado exclusivamente para uso intrahospitalario durante la fase de transición en el tratamiento de la desnutrición aguda. Está indicada en niños y niñas mayores de 6 meses con peso corporal inferior a 4 kg o con disfunción motora oral que impida una alimentación adecuada, asi como en lactantes menores de 6 meses con diagnóstico de desnutrición aguda moderada o severa que, tras cinco días de manejo en fase de estabilización conforme al lineamiento técnico vigente, no presenten una recuperación clínica y nutricional esperada. El uso de esta fórmula busca minimizar el riesgo de complicaciones metabólicas y alteraciones hidroelectrolíticas durante la transición nutricional. A diferencia de la F-75, esta fórmula tiene una composición con mayor aporte calórico, asi como de proteínas y grasas, las cuales son detalladas en la Tabla 4.1. Comparación entre la fórmula F-75 y F-100 en el manejo de los niños y niñas con diagnóstico de desnutrición aguda moderada o severa.
Tabla 4.1 Comparación entre la fórmula terapéutica F-75 y la F-100.
| Característica | Fórmula F-75 | Fórmula F-100 |
| Objetivo principal | Fase de estabilización | Fase de Transición |
| Contenido calórico | 75 kcal/100 ml | 100 kcal/100 mi |
| Contenido proteico | 5 % de la energía total | 11 % de la energía total |
| Contenido lipídico | 31 % de la energía total | 51 % de la energía total |
| Contenido de carbohidratos. | 64 % de la energía total | 38 % de la energía total |
| Osmolaridad | 330 mOsm/L aprox. | 419 mOsm/L aprox |
| Ingredientes principales | Maltodextrína, aceites vegetales (palma, soya, coco), azúcar, leche descremada. | Aceites vegetales (palma, coco, soya), maltodextrína, leche descremada, proteínas de suero de leche desmineralizado, concentrado de proteínas de suero de leche, lactosa. |
| Hierro | No contiene | Contiene <0,07 mg |
| Duración recomendada de uso | 2-7 días (hasta estabilización clínica) | Hasta lograr la ganancia ponderal esperada |
| Riesgo de síndrome de realimentación | Bajo | Alto si se inicia sin estabilización previa. |
A continuación, en la Tabla 4.2 se presenta la composición nutricional de la fórmula F-100.
Tabla 4.2. Composición de la fórmula terapéutica F-100
| Energía/Nutrientes | Contenido en 100mL |
| Energía total | 100 kcal |
| Proteínas | 2,9 g |
| Lípidos | 5,4 g |
| Carbohidratos | 9,5 g |
| Calcio | 78 mg |
| Fósforo | 76 mg |
| Potasio | 237 mg |
| Magnesio | 19 mg |
| Zinc | 2,4 mg |
| Cobre | 0,3 mg |
| Hierro | <0,07 mg |
| Yodo | 19pg |
| Selenio | 5,7 pg |
| Sodio | <56 mg |
| Vitamina A | 0,15-0,3 mg |
| Vitamina D | 2,9-5,7 pg |
| Vitamina E | 3,8-7,6 mg |
| Vitamina C | > 9,5 mg |
| Vitamina B1 | > 95 pg |
| Vitamina B2 | >0,3 mg |
| Vitamina B6 | > 0,1 mg |
| Vitamina B12 | > 0,3 pg |
| Vitamina K | 2,8-9,5 pg |
| Biotina | > 11 pg |
| Ácido fólico | > 38 pg |
| Ácido pantoténico | > 0,57 mg |
| Niacina | > 0,95 mg |
Las fórmulas F-75 y F-100, una vez preparadas, tienen una vida útil limitada debido a su alta concentración de nutrientes, lo que favorece su descomposición rápida. Por esta razón, deben conservarse en recipientes bien tapados y no mantenerse a temperatura ambiente por más de dos horas, especialmente en zonas cálidas, ni más de ocho horas bajo refrigeración. La refrigeración de las fórmulas reconstituidas debe realizarse en un espacio destinado exclusivamente para estas, sin contacto con alimentos, muestras biológicas u otros posibles elementos o sustancias contaminantes. "
Nota: La composición nutricional de las fórmulas terapéuticas F-75 y F-100 corresponde a las especificaciones técnicas de referencia internacional definidas por la Organización Mundial de la Salud (OMS) y el Fondo de las Naciones Unidas para la Infancia (UNICEF) para el manejo de la desnutrición aguda.
ARTÍCULO 10. Modifiqúese la Tabla 15 y Tabla 16 del apartado L y N del numeral 4.2.1. del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad", adoptado mediante la Resolución 2350 de 2020, del siguiente modo:
"Tabla 15. Suministro de F-75 en la fase de estabilización en desnutrición aguda moderada en niños menores de 6 meses.
| Día de tratamiento | Frecuencia | F 75 | ||
| mL/Kg/Torna | mL/Kg/día | Kcal/Kg/día | ||
| 1 | Cada 3 horas | 10 | 80 | 60 |
| 2 | 13 | 104 | 78 | |
| 3 | 16 | 128 | 96 | |
| 4 | 19 | 152 | 114 | |
| 5 | 22 | 176 | 132 | |
Nota. Si el niño esta activo y recuperado, estimule la administración de la leche materna, simultáneamente con la Técnica de Suplementación por Succión (TSS).
En caso de hiporexia, ofrezca F-75 y la leche materna con cuchara, taza o jeringa, o por SNG en caso de no ser posible la vía oral. En esta situación, posponga la iniciación de la Técnica de Suplementación por Succión (TSS), no usar chupos ni biberones.
Ajuste la ingesta diaria de F-75, de acuerdo con las variaciones en el peso.
Tabla 16. Suministro de F-75 en la fase de estabilización en desnutrición aguda severa en niños menores de 6 meses.
| Día de tratamiento | Frecuencia | Sin edema | Con edema | ||||
| mL/Kg/Toma | mL/Kg/día | Kcal/Kg/día | mL/Kg/Torna | mL/Kg/día | Kcal/Kg/día | ||
| 1 | Cada 3 horas | 7 | 56 | 42 | 4 | 32 | 24 |
| 2 | 10 | 80 | 60 | 7 | 56 | 42 | |
| 3 | 13 | 104 | 78 | 10 | 80 | 60 | |
| 4 | 16 | 128 | 96 | 13 | 104 | 78 | |
| 5 | 19 | 152 | 114 | 16 | 128 | 96 | |
RECUERDE para la recuperación de los niños entre cero (0) y 6 meses de edad se requiere paciencia, constancia, acompañamiento permanente por parte de la madre y del equipo de atención en salud, utilizando habilidades y técnicas de consejería en lactancia materna y alimentación saludable.
En uno y otro caso el tratamiento de los niños se relaciona con el bienestar de sus madres, por tanto, es esencial el cuidado de ellas y el acompañamiento durante la hospitalización, quienes deben conocer los propósitos del tratamiento, los pasos y los detalles de este (98).
1. Tenga en cuenta el estado nutricional de las madres bajo los parámetros antropométricos correspondientes.
2. No haga que la madre se sienta culpable por el estado de su hijo.
3. No culpe a la madre o a la familia por darle otros alimentos.
4. Hable con la madre y la familia sobre la Técnica de Suplementación por Succión (TSS), su efectividad y dele seguridad en que ella misma obtendrá suficiente leche para mejorar a su bebé.
5. Fomente y enseñe la posición y el agarre correcto para la lactancia materna.
6. Trate los problemas que se relacionen con la lactancia tanto de salud física (ingurgitación, infección, congestión) como de salud mental.
7. Promueva grupos de apoyo entre madres en periodo de lactancia durante la hospitalización.
8. Aporte abundantes líquidos orales, preferiblemente agua segura, para que ella tome durante el día.
9. Verifique que la madre se alimente de forma saludable durante la estancia hospitalaria. "
ARTÍCULO 11. Modifiqúese el numeral 4.2.2 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad" adoptado mediante la Resolución 2350 de 2020 de la siguiente manera:
"4.2.2 Fase de transición en niños de cero (0) a 6 meses de edad
Se realiza la transición entre F-75 y la alimentación definitiva una vez se resuelvan los problemas agudos, de acuerdo con el esquema ABCDARIO propuesto, lo que incluye evaluar: valoración antropométrica, alimentación del niño, salud mental de la madre y condiciones familiares (140). La duración de esta fase puede ser entre 2 a 5 días.
Haga seguimiento al peso diario del niño, incluida la valoración de los edemas y determine (97):
- Si se observa ganancia de peso por dos días consecutivos:
- En niños menores de 3 meses: de 25 a 30 g/día.
- En niños mayores de 3 meses: de 12 a 16 g/día.
Informe a la madre sobre la evolución de peso y disminuya progresivamente la F-75 a la mitad de lo aportado, no aumente el volumen (11, 141).
- Una vez reducida la cantidad de F-75, si la ganancia de peso se mantiene en 10 gr por día, por dos días consecutivos, suspenda la fórmula terapéutica y continúe con lactancia materna exclusiva.
- Se suspende el apoyo con TSS cuando el edema haya desaparecido, el niño aumenta el apetito, muestra mejor interés por alimentarse, hay evidencia de mayor producción de leche materna, simultáneamente las condiciones de los niños mejoran, se observa mayor velocidad en tomar la F-75 suplementaria y más fuerza en la succión.
- Se debe permitir que el lactante permanezca al seno materno durante el tiempo en que ambos se sientan cómodos, dado que los tiempos de amamantamiento mejorarán a medida que se optimice la técnica de lactancia. La F-75 debe ofrecerse después de la lactancia. Además, cada vez que el lactante solicite el pecho, es una oportunidad para brindar consejería, ya que en esos momentos suele presentar un mejor patrón de succión y deglución.
- Si ya se alimenta exclusivamente con lactancia materna, continúe la observación intrahospitalaria por 2 a 3 días para asegurar que el niño continúa ganando peso o se observa mejoría en los edemas.
- Se hace necesario hacer transición a F-100 en cualquiera de los siguientes casos:
1. Cuando el niño o la niña con desnutrición aguda moderada o severa sin edema toma todo el volumen de F-75 establecido en las Tabla 15 y 16 y no gana el peso esperado durante los primeros 5 días.
2. Niños y niñas con desnutrición aguda severa que continúan con edema tras 5 días de tratamiento en la fase de estabilización.
En estos escenarios, se debe continuar con la TSS e iniciarla transición a la fórmula F-100 conforme con lo establecido en las Tablas 21.1 y 21.2. sin dejar de informar de los ajustes al tratamiento a la madre o cuidador. Esta transición deberá mantenerse hasta evidenciar, durante tres (3) días consecutivos, un incremento progresivo del peso corporal. Una vez alcanzado este criterio, se deberá reducir la cantidad de F-100 a la mitad durante el primer día. y suspenderla completamente al día siguiente, continuando posteriormente únicamente con lactancia materna.
La Fórmula F-100 también podrá ser suministrada con taza, cuchara o con jeringa, nunca con biberones. Solo en casos donde haya un compromiso del estado general o dificultad para la ingesta oral, se hará uso de sonda nasogástrica.
- Si aún después de haber transitado a la fórmula terapéutica F-100 con las técnicas previamente mencionadas, el niño o la niña no tiene una ganancia de peso esperada, se considerará como un caso sin ganancia de peso efectiva con lactancia materna y debe transitar a la fórmula láctea de iniciación conforme a la Tabla 21.3, sin dejar de estimular la práctica de la lactancia materna. Si a pesar de hacer el tránsito referido a fórmula de inicio no se observa ganancia de peso, se considera que hay condiciones fisiológicas que no han sido abordadas y, por lo tanto, se deberá remitir a pediatría para continuar con el plan de diagnóstico integral (exámenes diagnósticos y, de ser necesario, valoración por otras áreas) para definir el manejo individualizado.
- Se reitera la necesidad de que cada prestador donde sea atendido el niño o niña, cuente con equipo de atención en salud con experiencia y conocimiento de consejería en lactancia materna. Para lo anterior, pueden valerse del Lineamiento para formación en Consejería en Lactancia materna y Alimentación Complementaria, emitida por el Ministerio de Salud (2020).
NOTA: En las Instituciones Prestadoras de Servicios de Salud (IPS) o zonas que cuenten con Banco de Leche Humana (BLH), se evaluará la disponibilidad de Leche Humana Donada Pasteurizada como estrategia de apoyo temporal, mientras se fortalece y aumenta la producción de leche de la propia madre. En este proceso, se deberá promover activamente la lactancia materna mediante acompañamiento continuo, consejería especializada y articulación con el Banco de Leche Humana
Una vez verificada su disponibilidad, se deberá priorizar el uso de la Leche Humana Donada Pasteurizada antes de iniciar la administración de fórmulas lácteas de iniciación, siempre que no existan contraindicaciones clínicas y conforme a los criterios y lineamientos establecidos por el BLH.
Niños amamantados
Para los niños en quienes se ha logrado establecer, restablecer y promover la lactancia materna a través de la TSS, lo cual puede ocurrir entre 2 a 7 días después de iniciada la relactancia, se continuará con el apoyo a la madre mediante técnicas y habilidades de consejería en lactancia materna (Tabla 14), hasta asegurar mantenimiento y ganancia de peso del niño con lactancia materna exclusiva, cumpliendo así con el objetivo de la hospitalización propuesto en este lineamiento.
Niños sin posibilidad de ser amamantados
La confirmación de la no posibilidad de lactancia materna en el niño menor de 6 meses se da por cumplimiento de las siguientes condiciones:
- Ausencia permanente de la madre (por muerte o abandono).
- Condiciones médicas de la madre que contraindiquen la lactancia.
- La madre toma la decisión de no aceptar que se realicen los procedimientos para restablecer la lactancia, aun cuando se haya efectuado la consejería en lactancia materna y sea seguro que ella cuenta con adecuada y suficiente información sobre beneficios y necesidad de recuperación del niño con leche materna.
En este momento se decide la continuación del tratamiento con fórmula láctea de inicio, definida como un producto de origen animal o vegetal que sea materia de cualquier procesamiento, transformación o adición, incluso la pasteurización, de conformidad con el Codex Alimentarius (142), que por su composición tenga por objeto suplir parcial o totalmente la función de la leche materna en niños menores de dos (2) años (143).
Tabla 18. Composición genérica recomendada de fórmula láctea de inicio (142)
| Nutrientes (100mL) | Mínimo | Máximo | NSR* |
| Kilocalorías | 60 | 70 | - |
| Proteínas g/100Kcal | 1.8 | 3.0 | - |
| Carbohidratos g/100Kcal | 9 | 14 | - |
| Ácido linoleico mg/100 kcal | 300 | 0 | 1400 |
| Ácido a-linolénico mg/100 kcal | 50 | N.E | - |
| Hierro mg/100 kcal | 0.45 | - | - |
| Calcio mg /100 kcal | 50 | - | - |
| Fósforo mg /100 kcal | 25 | - | 100 |
| Magnesio mg/100 kcal | 5 | - | 15 |
| Sodio mg /100 kcal | 20 | 60 | - |
| Cloro mg /100 kcal | 50 | 160 | - |
| Potasio mg /100 kcal | 60 | 180 | - |
| Zinc mg/100 kcal | 0.5 | - | 1.5 |
*NSR: Nivel de Referencia de Sustancia.
La composición genérica de la fórmula láctea de inicio (para niños menores de 6 meses), se describe en la Tabla 18, de acuerdo con las fichas técnicas nacionales y la normatividad vigente.
Si el niño presenta desnutrición aguda moderada se procede a calcular el volumen indicado en la Tabla 19.
Tabla 19. Progresión fase de transición en niños de 0 a 6 meses no amamantados con desnutrición aguda moderada
| Día | Kcal/Kg/día | F-75 | Fórmula láctea de inicio | ||||||
| % | Kcal/Kg/día | mL/Kg/dia | mL/Kg/Toma | % | Kcal/Kg/día | mLKg/día | mL/Kg/Toma | ||
| 3 | 100 | 100 | 100 | 133 | 17 | 0 | 0 | 0 | 0 |
| 4 | 115 | 100 | 115 | 153 | 19 | 0 | 0 | 0 | 0 |
| 5 | 125 | 75 | 94 | 125 | 16 | 25 | 31 | 47 | 6 |
| 6 | 150 | 50 | 75 | 100 | Í3 | 50 | 75 | 112 | 14 |
| 7 | 175 | 25 | 44 | 58 | 7 | 75 | 131 | 196 | 24 |
| 8 | 200 | 0 | 0 | 0 | 0 | 100 | 200 | 299 | 37 |
Nota: Los porcentajes (%) corresponden a la proporción del aporte calórico diario total.
Si el niño presenta desnutrición aguda severa sin edema, siga el esquema de progresión de F-75 a fórmula láctea de inicio, descrito en la Tabla 20.
Tabla 20. Progresión manejo nutricional de los niños menores de 6 meses no amamantados con desnutrición aguda severa sin edema.
| Día | Kcal/Kg/dia | F-75 | Fórmula láctea de inicio | ||||||
| % | Kcal/Kg/día | mL/Kg/día | mL/Kg/Toma | % | Kcal/Kg/día | mL/Kg/día | mL/Kg/Toma | ||
| 3 | 80 | 100 | 80 | 107 | 13 | 0 | 0 | 0 | 0 |
| 4 | 100 | 100 | 100 | 133 | 17 | 0 | 0 | 0 | 0 |
| 5 | 115 | 85 | 98 | 153 | 19 | 15 | 17 | 26 | 3 |
| 6 | 125 | 70 | 88 | 117 | 15 | 30 | 38 | 56 | 7 |
| 7 | 135 | 55 | 74 | 99 | 12 | 45 | 61 | 91 | 11 |
| 8 | 160 | 40 | 64 | 85 | 11 | 60 | 96 | 143 | 18 |
| 9 | 180 | 25 | 45 | 60 | 8 | 75 | 135 | 201 | 25 |
| 10 | 200 | 0 | 0 | 0 | 0 | 100 | 200 | 299 | 37 |
Nota: Los porcentajes (%) corresponden a la proporción del aporte calórico diario total.
Si el niño presenta desnutrición aguda severa CON edema, siga el esquema de progresión de F-75 a fórmula de inicio, descrito en la Tabla 21.
Tabla 21. Progresión manejo nutricional de los niños menores de 6 meses no amamantados con desnutrición aguda severa con edema.
| Día | Kcal/Kg/dia | F-75 | Fórmula láctea de inicio | ||||||
| % | Kcal/Kg/día | mL/Kg/día | mL/Kg/Toma | % | Kcal/Kg/día | mL/Kg/día | mL/Kg/Toma | ||
| 3 | 50 | 100 | 50 | 67 | 8 | 0 | 0 | 0 | 0 |
| 4 | 60 | 90 | 54 | 72 | 9 | 10 | 6 | 9 | 1 |
| 5 | 70 | 80 | 56 | 75 | 9 | 20 | 14 | 21 | 3 |
| 6 | 82 | 70 | 57 | 77 | 10 | 30 | 25 | 37 | 5 |
| 7 | 100 | 60 | 60 | 80 | 10 | 40 | 40 | 60 | 7 |
| 8 | 125 | 50 | 63 | 83 | 10 | 50 | 63 | 93 | 12 |
| 9 | 150 | 40 | 60 | 80 | 10 | 60 | 90 | 134 | 17 |
| 10 | 175 | 30 | 53 | 70 | 9 | 70 | 123 | 183 | 23 |
| 11 | 200 | 0 | 0 | 0 | 0 | 100 | 200 | 239 | 37 |
Nota: Los porcentajes (%) corresponden a la proporción del aporte calórico diario total.
Tabla 21.1. Transición de la Fórmula terapéutica F-75 a F-100 para el manejo en la fase de transición de los niños y niñas menores de 6 meses con desnutrición aguda moderada o severa sin edema y dificultad en el logro de la ganancia de peso para los tiempos establecidos.
| Día | Frecuencia | F-75 | F-100 | ||||
| Número de tomas al día | mL/Kg/día | mL/Kg/día | Número de tomas al día | mL/Kg/día | mL/Kg/día | ||
| 6 | Cada 3 horas | 4 tomas | 100 | 75 | 4 tomas | 75 | 75 |
| 7 | 0 tomas | 0 | 0 | 6 tomas | 150 | 150 | |
| 8… | 0 tomas | 0 | 0 | Incrementar en cada día del tratamiento 10 mL/Kg/día sin superar los 200 mL/Kg/día | |||
Tabla 21.2. Transición de la Fórmula terapéutica F-75 a F-100 para el manejo en la fase de transición de los niños y niñas menores de 6 meses con desnutrición aguda severa con edema.
| Día | Frecuencia | F-75 | F-100 | ||||
| Número de tomas al día | mL/Kg/día | mL/Kg/día | Número de tomas al día | mL/Kg/día | mL/Kg/día | ||
| 6 | Cada 3 horas | 6 tomas | 133 | 100 | 2 tomas | 30 | 30 |
| 7 | 5 tomas | 100 | 75 | 3 tomas | 60 | 60 | |
| 8… | 4 tomas | 100 | 75 | 4 tomas | 75 | 75 | |
| 9 | 0 tomas | 0 | 0 | 6 tomas | 150 | 150 | |
| 10… | 0 tomas | 0 | 0 | Incrementar cada día del tratamiento 10 mL/Kg/día sin superar los 200 mL/Kg/dia | |||
Tabla 21.3. Transición de la Fórmula terapéutica F-100 a la fórmula de iniciación para los niños y niñas menores de 6 meses sin ganancia de peso efectiva con lactancia materna.
| Frecuencia | F-75 | Fórmula láctea de inicio | ||||||
| % | mL/Kg/día | mL/Kg/día | mL/Kg/Toma | % | Kcal/Kg/día | mL/Kg/día | mL/Kg/Toma | |
| Cada 3 horas | 75 | 150 | 150 | 20 | 25 | 75 | 50 | 10 |
| 50 | 100 | 100 | 13 | 50 | 150 | 100 | 18 | |
| 25 | 50 | 50 | 7 | 75 | 225 | 150 | 29 | |
| 0 | 0 | 0 | 0 | 100 | 299 | 200 | 37 | |
Verifique siempre la forma de preparación y suministro de la fórmula láctea, lo cual, disminuirá la posibilidad de presentar enfermedades infecciosas gastrointestinales y la seguridad de la adecuada recuperación nutricional. No olvide cumplir con los siguientes pasos (140):
1. Defina en conjunto con la familia quien es la persona a cargo del niño.
2. Tome la decisión e informe a madre y cuidador sobre la transición de F-100, a fórmula láctea de inicio.
3. Mantenga comunicación e información permanente con la madre y cuidador sobre preparación de fórmula láctea de inicio, como se indica en la Tabla 22.
4. Suministre la fórmula láctea de inicio con taza, pocilio o cuchara y valore su aceptación, tolerancia, ganancia de peso.
5. Oriente y entrene a la madre y cuidador en la alimentación con taza y cuchara.
La consejería sobre la preparación de fórmula láctea de inicio debe estar orientada a que la madre o cuidador contemple y adopte los siguientes aspectos
Tabla 22. Consejería sobre preparación de fórmula láctea de inicio en niños no amamantados (140)
| a | Lavarse adecuadamente las manos con agua y jabón antes de preparar y suministrar la fórmula láctea de inicio. |
| b | Lavar los utensilios necesarios para la reconstitución de la fórmula, usando agua y jabón, y luego sumergirlos en agua hirviendo. |
| c | Leer atentamente las instrucciones impresas en la etiqueta del producto y asegurarse de comprender el contenido. |
| d | Utilizar siempre agua segura para la mezcla de la fórmula láctea de inicio. Tener en cuenta calentar el agua hasta ebullición por dos minutos, retirarla del fuego y verterla en un recipiente limpio con tapa destinado solo al consumo humano. |
| e | Comprender y valorarla importancia de aplicar adecuadas prácticas de higiene y manipulación durante la preparación de la fórmula láctea de inicio, como medida esencial para prevenir infecciones del tracto digestivo del lactante. |
| f | Preparar cada toma de fórmula láctea de inicio por separado. Puede ofrecerse con seguridad en la primera hora. Si el niño no consume toda la cantidad preparada, la cantidad sobrante se debe desechar. |
| g | Usar siempre taza, pocilio, vaso o cuchara para administrar la fórmula láctea de inicio. La madre y cuidador debe participar en esta actividad para lograr así la continuidad de esta práctica en la casa. |
| h | Evitar el uso de biberones y chupones, ya que aumentan el riesgo de infecciones. |
| i | Conocer los signos de alarma de acuerdo con la estrategia AIEPI. |
| J | Asegurar la consulta oportuna del niño en caso de diarrea, pérdida de apetito u otros signos de alarma. También debe saber la importancia de notificar oportunamente dificultades que pueda presentar para acceder a suficiente fórmula láctea de inicio. |
Complicaciones en la fase de transición
Los principales riesgos secundarios a la introducción demasiado rápida de alimentos ricos en proteínas y calorías en la alimentación de los niños con desnutrición aguda moderada o severa, son:
- Aumento en número y volumen de las deposiciones por sobrecarga de solutos que supera la capacidad digestiva y absortiva del intestino, ocasionando cambios en las características de las deposiciones (62), para lo cual, es importante indagar con la familia sobre este hallazgo, sin realizar cambios en el tratamiento y asegurando adecuado estado de hidratación.
- Por otra parte, se puede presentar el síndrome de realimentación (134), el cual se describe a continuación.
R. Síndrome de realimentación
De acuerdo con la fisiopatología descrita en el capítulo correspondiente del síndrome de realimentación, el tratamiento requiere manejo individualizado, monitorización permanente, cuidadoso manejo de volumen de líquidos administrados y de inicio de terapia nutricional de forma cautelosa. Se debe estar atento a:
- Frecuencia respiratoria: incremento de 5 respiraciones por minuto.
- Frecuencia cardíaca: incremento de 10 latidos por minuto
- Retracciones intercostales o subcostales.
- Presencia de roncus a la auscultación pulmonar.
- Arritmia.
- Signos de falla cardíaca.
- Hiperglicemia.
- Cambios o alteración del estado de conciencia.
En caso de instaurarse, proceda de la siguiente manera:
- Reduzca a la mitad la cantidad de F-75, administrada durante las últimas 24 horas y monitorice signos clínicos y paraclínicos.
- Una vez estabilizados, aumente la mitad de la F-75 que se redujo, durante las siguientes 24 horas.
- Si observa mejoría, aumente el volumen restante al completar las 48 horas del descenso, hasta lograr una ingesta efectiva, de acuerdo con los objetivos de tratamiento.
- Haga evolución con revisión clínica, las veces que estime conveniente al día, poniendo especial atención al estado neurológico, cardiovascular y hemodinámico.
- Haga un control y balance estricto de ingesta calórica y de líquidos administrados y eliminados con la frecuencia diaria que sea necesaria.
- Sospeche balances hídricos fuertemente positivos (>20 % día), después de culminar hidratación.
- Tome peso diario bajo las indicaciones de la normatividad vigente. Sospeche ante la presencia de incrementos superiores al 10 % de peso de un día a otro.
- Si a pesar de las anteriores medidas, y si están disponibles, pida niveles de K, P y Mg. y proceda a su reposición por vía venosa si los encuentra en déficit, de acuerdo con la Tabla 23.
- Generalmente la tiamina está en déficit previo, y como cofactor en el metabolismo de carbohidratos, lípidos y proteínas, rápidamente desencadenado al instalarse el síndrome, su déficit se acentúa y debe reponerse, igualmente en forma rápida
- Evitar la vía endovenosa mejorará el pronóstico y evitará complicaciones.
- La prevención del síndrome de realimentación recae en evitar la administración de cargas de glucosa en cortos períodos de tiempo por vía intravenosa. En este lineamiento se hace énfasis en preferir la vía enteral como ruta inicial de administración de líquidos, electrolitos, glucosa y nutrientes, para sustrato luminal, el manejo de la reanimación y estabilización clínica y el inicio de la alimentación."
Tabla 23 Reposición de electrolitos y tiamina en el síndrome de realimentación (60)
| Electrolitos | Dosis |
| Potasio | 0,3-0,5 mEq/Kg/dosis IV en 1 horas. |
| Magnesio | 25-50 mg/Kg/dosis (0,2-0,4 mEq/Kg/dosis) IV en 4 horas. |
| Fósforo | 0,08 - 0,24 mmol/Kg en 6 - 12 horas. |
Control de potasio y Fósforo entre 2 y 4 horas luego de terminar primera infusión.
Solo utilice solución salina para la reposición IV de electrolitos.
| Tiamina | 10-20 mg/día IV o IM. Si es muy grave, o 10 - 50 mg/dia VO durante 2 semanas y luego 5-10 mg/dia VO durante 1 mes. |
Si bien existe relativa prisa para corregir las deficiencias de macro y micronutrientes en un corto período, se debe ser cauteloso, dando tiempo a la adaptación metabólica en los tiempos propuestos, que son distintos a los que se suelen esperar en niños eutróficos.
- Fase de rehabilitación en niños de cero (0) a 6 meses de edad
Se trata de la culminación terapéutica y consolidación alimentaria. En esta fase debe verificarse la producción de leche materna y la ganancia de peso. Los niños menores de 3 meses deben ganar 30 gr/día, con un mínimo de 25gr/día y los niños mayores de 3 meses 16 gr/día con un mínimo de 12 gr/día (11,141).
Si el niño presentaba edemas, su sola disminución o desaparición, marcan mejoría y, por lo tanto, no habrá incremento de peso inicialmente. El tiempo de estancia hospitalaria en niños menores de 6 meses con desnutrición aguda puede ser de 14 días o más, hasta asegurar el cumplimiento de los criterios de egreso.
Durante esta fase los niños mantienen el apetito y requieren aumento del volumen de leche materna progresivamente, la cual será mayor de acuerdo con la efectividad de la succión. En los casos que requiera fórmula de inicio, se deberá evaluar el aumento progresivo en aproximadamente 5 mi más, si una vez administrada la cantidad establecida se observa con hambre.
Una vez se da el alta hospitalaria es fundamental que se garantice el seguimiento clínico institucional y en el hogar, liderado y definido por el especialista en pediatría, a través de los mecanismos previstos en la normatividad vigente. Se estima que al egreso hay un riesgo de fallas en el manejo y alta posibilidad de reingreso de no darse acompañamiento ni seguimiento.
La fase de rehabilitación involucra las siguientes acciones o condiciones del ABCDARIO terapéutico:
M. Administre micronutrientes
Una vez se hayan tratado y controlado los procesos infecciosos concomitantes, administre por vía oral hierro polimaltosado o aminoquelado, garantizando dosis terapéutica de hierro elemental de 3 a 6 mg/kg/día (144,145,146)
S. Apoyo en estimulación sensorial y emocional
El desarrollo óptimo es el resultado de la calidad de las interacciones entre los padres con los niños, los niños con otros niños y los niños con su entorno. La estimulación sensorial y emocional debe hacer parte de la rehabilitación dado que mejora la respuesta al manejo médico y nutricional (147). La calidad del desarrollo psicomotor depende del crecimiento, maduración y estimulación del sistema nervioso central.
La ventana de oportunidad de crecimiento cerebral se da durante los primeros mil días de vida, por tanto, durante estos periodos hay mayor susceptibilidad a factores adversos que afectan el desarrollo como la desnutrición, las deficiencias de micronutrientes (hierro) o la limitada estimulación del desarrollo, lo que hace relevante orientar a padres y cuidadores sobre entornos estimulantes, de acuerdo con sus especificidades culturales, y fortalecer la interacción con los niños (147).
La Tabla 24. Acciones recomendadas de estimulación sensorial y emocional en el curso del tratamiento de la desnutrición aguda, orienta sobre las acciones que se proponen para apoyar el desarrollo integral del niño que cursa con desnutrición.
Tabla 24. Acciones recomendadas de estimulación sensorial y emocional en el curso del tratamiento de la desnutrición aguda
| Tipo de estimulación | Acciones | Ejemplos |
| Emocional Mejora la interacción niño- cuidador. Son importantes para facilitar el desarrollo emocional, social y del lenguaje de los niños. Esto se puede lograr mediante la educación de los cuidadores en la importancia de comunicación emocional. | Exprese calidez y afecto al niño. | Animar al padre, madre o cuidador a mirar a los ojos del niño y sonreírle, en especial durante la lactancia.Expresar el afecto físico al niño, por ejemplo, sostenerlo y abrazarlo. |
| Fomente comunicación verbal y no verbal la entre el niño y la madre o cuidador. | Comunicarse con el niño, tanto como sea posible.Hacer preguntas simples al niño y responder a sus intentos de hablar.Tratar de conversar con sonidos y gestos (sonrisas, miradas).Estimular al niño a reír y vocalizar. Enseñar palabras con las actividades, por ejemplo, mover la mano para decir "adiós". | |
| Responda a necesidades niño. | Responder a los sonidos y los intereses del niño.Estar atento a sus necesidades según lo indicado por su comportamiento, por ejemplo, el llanto, la sonrisa. | |
| Muestre aprecio e interés en los logros del niño | Proporcionar elogios verbales por los logros del niño. Mostrar signos no verbales de aprecio y aprobación, por ejemplo, aplaudiendo, sonriendo. | |
| Asegúrese de que el entorno ofrece experiencias sensoriales adecuadas para el niño. | Brindar oportunidades para que el niño vea, oiga y mueva. Por ejemplo, colocar objetos de colores lejos y alentar al niño a alcanzarlos o rastrearlos.Cantar canciones y jugar juegos que involucran los dedos de manos y pies. | |
| Proporcionar materiales juego | Elaborar y usar juguetes sencillos y divertidos como un rompecabezas o un sonajero que pueden ser hechos con materiales disponibles en el hogar. | |
| Dar sentido al mundo físico del niño. | Ayudar al niño a nombrar, contar y comparar objetos. Por ejemplo, dar trozos grandes de madera o piedras y enseñarle a apilarlos. Los niños mayores pueden ordenar objetos por forma, tamaño o color y aprender conceptos como "alta y baja''. Describir al niño lo que está sucediendo a su alrededor. | |
| Generar espacios para practicar habilidades. | Jugar con el niño porto menos 15-30 minutos al día. Propiciar espacios para que el niño juegue con otros niños. | |
V. Vacunación
Se requiere completar vacunas faltantes en el periodo de recuperación nutricional. de acuerdo con et esquema nacional del Programa Ampliado de Inmunizaciones, vigente. La OMS recomienda no hacer ninguna modificación al esquema de vacunación (62) y no hay evidencia de alteración de la respuesta a las vacunas en los niños menores de 6 meses con desnutrición aguda severa. "
ARTÍCULO 12. Modifiqúese el numeral 4.3 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad" adoptado mediante la Resolución 2350 de 2020, el cual queda de la siguiente manera:
"4.3 Manejo ambulatorio para niños de 1 a 6 meses de edad
En este grupo de edad el seguimiento es fundamental para poder asegurar la adecuada evolución y evidenciar la recuperación, por lo que se requiere que el primer control ambulatorio por el especialista en pediatría se realice entre los 3 a 5 días después del alta hospitalaria. Posteriormente, requerirá valoración semanal por equipo interdisciplinario de profesionales en enfermería con certificación en consejería de lactancia materna, nutrición o medicina, hasta asegurar que cumple con los criterios de egreso del manejo ambulatorio.
Los niños deben continuar con lactancia materna exclusiva hasta el sexto mes de edad. Se debe garantizar asesoría nutricional a las madres y/o cuidadores de niños y niñas entre 4 y 6 meses de edad, con el fin de iniciar la alimentación complementaria en forma adecuada a partir del sexto mes de edad. Si al momento del egreso tiene más de 6 meses, debe orientarse a la madre durante la hospitalización sobre la introducción de la alimentación complementaria, haciendo énfasis en la importancia de continuar con la lactancia materna hasta los dos años o más. Siempre utilizar habilidades y técnicas en consejería, incluso, realizar demostraciones relacionadas con este proceso.
Durante el manejo ambulatorio se requiere continuar la asesoría y apoyo para la óptima alimentación del lactante, sea mediante visita domiciliaria o consulta ambulatoria. Así mismo, se promoverá la evaluación de la salud física y mental de madre y cuidador, haciendo seguimiento a los planes de cuidado planteados al egreso de la hospitalización (134).
4.3.1 Criterios para la consulta de seguimiento
En cada una de las consultas de seguimiento se debe realizar:
- Valoración clínica y antropométrica del niño.
- Evaluación de la salud de la madre o cuidador, tanto en aspectos físicos, como emocionales, identificando factores favorecedores o de riesgo para la continuación de la lactancia materna.
- Evaluación de la relación entre el niño y la madre o cuidador.
- Valoración de la técnica de lactancia materna y observación de la alimentación.
- En los niños no amamantados, observación de la técnica de alimentación y verificación de la preparación de la fórmula láctea de inicio.
- Incremento progresivo del peso y longitud, de acuerdo con ganancia esperada para su edad.
- Evaluación de plan de cuidado elaborado al egreso de la hospitalización
- Suministro de micronutrientes en déficit identificados durante la atención o si son requeridos por condiciones previas diagnosticadas.
4.3.2 Criterios de egreso de manejo ambulatorio
- La alimentación mediante lactancia materna es eficaz y satisfactoria.
- En caso de no poder ser amamantado, se alimenta con fórmula láctea de inicio, sin dificultades y de acuerdo con las indicaciones de los profesionales tratantes.
- El aumento de peso es progresivo y de acuerdo con la ganancia esperada para su edad.
- La puntuación Z del indicador Peso/Longitud es igual o superior a -1 DE, peso adecuado para la longitud.
4.3.3 Criterios de hospitalización del niño en seguimiento ambulatorio
Requerirá remitirse de nuevo a institución hospitalaria si se presenta:
- Alteración del estado de conciencia o convulsiones.
- Vomita todo o rechaza la vía oral.
- Diarrea
- Aumento de la frecuencia respiratoria para la edad o se le hunde el pecho al respirar o tiene ruidos raros al respirar.
- Lesiones en la piel.
- Edema.
- Condición médica o social de la familia que ponga en riesgo el cuidado del niño.
- Si durante las valoraciones el niño no gana peso o lo pierde.
ARTÍCULO 13. Modifiqúese el numeral 5.1.5 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad' adoptado mediante la Resolución 2350 de 2020, quedando de la siguiente manera:
"5.1.5 Seguimiento Ambulatorio: Después de la conducta inicial en manejo ambulatorio o del egreso hospitalario, los niños y niñas con desnutrición aguda moderada o severa deberán tener controles semanales hasta cumplir los criterios de egreso que dicta la presente resolución, con el fin de evaluar la evolución de su estado de salud y el progreso en la recuperación.
Estos controles podrán realizarse en las instalaciones de una institución de la red de prestadores o mediante visita domiciliaria, a cargo de profesionales de medicina o nutrición.
Para lo anterior, podrán valerse de estrategias de telesalud y telemedicina de acuerdo con lo definido en el numeral 10.9 del Artículo 10 de la presente resolución.
El seguimiento incluye:
- Revisión del cumplimiento del plan de manejo anterior.
- Recordatorio de alimentación de 24 horas y evaluación de las prácticas de alimentación familiar.
- Morbilidad en las últimas dos semanas.
- Examen físico con énfasis en detección de signos de alarma y evolución de la desnutrición. Tabla 33.
- Prueba de apetito.
- Valoración antropométrica, con toma de peso, talla/longitud, perímetro del brazo y perímetro cefálico.
- Resumen de datos de la evolución y diagnóstico médico y nutricional.
Si el niño que se encuentra en seguimiento ambulatorio presenta deterioro clínico o nutricional, requiere manejo hospitalario. Los criterios a tener en cuenta para la remisión a manejo hospitalario son:
- Alteración del estado de conciencia, hipoactividad o convulsiones.
- Diarrea
- Vómito persistente, rechazo de la vía oral, con riesgo de deshidratación.
- Aumento de la frecuencia respiratoria para la edad.
- Menor de 2 meses: 60 respiraciones por minuto
- 2 a 11 meses: 50 respiraciones por minuto
- 12 meses a 5 años: 40 respiraciones por minuto
- Temperatura axilar menor 35.5°C o mayor 38°C.
- Lesiones ulcerativas y liquenoides en la superficie cutánea >30%.
- Hemoglobina menor de 4 g/dl.
- Hemoglobina menor de 6 g/dl con signos de dificultad respiratoria.
- Presencia de Edema si no lo presentaba o aumento del edema.
- Condición médica o social del niño o la familia que requiera evaluación e ntervención, por ejemplo, abandono, discapacidad o enfermedad mental del cuidador.
Si presenta una adecuada evolución y se continúa el manejo ambulatorio, realice las siguientes acciones.
- Suministre antiparasitario a los 15 días de iniciar el tratamiento médico y nutricional ambulatorio. Indique una dosis para repetirla a los 20 días de la primera dosis (excepto el manejo con albendazol que es de dosis única) (160).
- Realice los controles de hemoglobina según el riesgo identificado
- Revise y complete el esquema de vacunación para la edad.
- Calcule las necesidades de la FTLC y agua, de acuerdo con los cambios de peso o si la madre refiere que el niño queda con hambre, después de habérsele suministrado en la cantidad recomendada en el seguimiento anterior.
- Concede prácticas de alimentación familiar, favorables.
- Incentive la lactancia materna, el consumo de agua segura y el lavado de manos.
- Registre las acciones en la historia clínica del niño y defina la fecha del próximo seguimiento.
- Considere condiciones particulares que requieran mayor seguimiento, a saber:
- Pérdida o no ganancia de peso en las últimas dos visitas
- Antecedente de remisión del manejo hospitalario
- Madre o cuidador que necesita apoyo adicional Tabla 33. Comportamiento de signos clínicos durante la recuperación nutricional. ''
ARTÍCULO 14. Modifiqúese el numeral 5.1.7 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad' adoptado mediante la Resolución 2350 de 2020, en los siguientes términos:
"5.1.7. Criterios de egreso de manejo ambulatorio en niños de 6 a 59 meses de edad.
La decisión de definir la recuperación de la desnutrición aguda se debe tomar en la consulta realizada en el correspondiente servicio ambulatorio o extramural, verificando el cumplimiento de TODOS los criterios que se señalan a continuación:
- Puntaje Z de P/T-L es igual o superior a -1 DE.
- Sin edema por dos seguimientos consecutivos (si fue ingresado con edema).
- Clínicamente bien y estable.
También se deben verificarla TOTALIDAD de las siguientes condiciones:
- Garantizar el seguimiento de los controles definidos en el numeral 5.1.8.
- Esquema de vacunación actualizado para la edad.
- En caso de diagnosticar anemia ferropénica, se debe continuar con el tratamiento prescrito por el profesional de la salud de acuerdo con el riesgo identificado en los controles de Hemoglobina
- Gestión con entidades competentes para la vinculación a programas sociales y/o de complementación alimentaria a la familia o al niño/a, en el caso que se identifique la necesidad.
RECUERDE
El reto de la atención integral en salud de TODOS los niños entre 1 y 59 meses de edad, lo constituyen cinco elementos fundamentales, a saber:
1. Diagnosticar la existencia y severidad de la desnutrición.
2. Establecer la presencia concomitante de complicaciones o comorbilidades agudas.
3. Definir y planear las prioridades en la atención clinica y nutrícional inicial.
4. Establecer pronóstico.
5. Seleccionar el escenario adecuado para continuar y consolidar el manejo que se ha instaurado. "
AARTÍCULO 15. Adiciónese el numeral 5.1.8 al Capítulo 5 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad ", el cual queda de la siguiente manera:
"5.1.8. Continuidad del tratamiento ambulatorio para niños que evolucionan de la desnutrición aguda al riesgo de desnutrición aguda.
Cuando el indicador Peso para la Talla/Longitud se encuentra entre ![]() desviaciones estándar, las consultas de seguimiento serán quincenales por profesionales de medicina o nutrición, siempre que se evidencie una ganancia de peso favorable para la edad. Si no se observa dicha evolución, el caso deberá remitirse a pediatría, conforme al Gráfico 1 para continuar con el plan de diagnóstico integral (exámenes diagnósticos y, de ser necesario, valoración por otras áreas) y definir el manejo individualizado:
desviaciones estándar, las consultas de seguimiento serán quincenales por profesionales de medicina o nutrición, siempre que se evidencie una ganancia de peso favorable para la edad. Si no se observa dicha evolución, el caso deberá remitirse a pediatría, conforme al Gráfico 1 para continuar con el plan de diagnóstico integral (exámenes diagnósticos y, de ser necesario, valoración por otras áreas) y definir el manejo individualizado:
- Seguimiento 1: El niño o la niña que viene en tratamiento de desnutrición aguda y ya se encuentra en riesgo de desnutrición aguda, debe continuar con manejo con Fórmula Terapéutica Lista para el Consumo (FTLC) en la misma dosis con la que venía para el manejo de la desnutrición aguda hasta su próximo seguimiento.
- Seguimiento 2: Si se evidencia ganancia de peso esperada para la edad y continúa en el diagnostico de riesgo de desnutrición aguda, se formula FTLC a una dosis de 100Kcal/Kg/día, hasta su próximo seguimiento.
- Seguimiento 3: Si persiste el riesgo de desnutrición aguda, se formulará FTLC en dosis equivalentes a 240-270 Kcal/día por quince días, tiempo en el cual deberá recibir atención por pediatría, quien definirá manejo.
- Los niños y niñas que en cualquiera de los seguimientos hayan logrado un peso adecuado para la talla/longitud, deberán continuar con la Ruta Integral de Atención para la Promoción y Mantenimiento de la Salud definidas en la Resolución 3280 de 2018.
Gráfico 1. Guia de seguimiento a los niños y niñas que han transitado de la desnutrición aguda al riesgo de desnutrición.
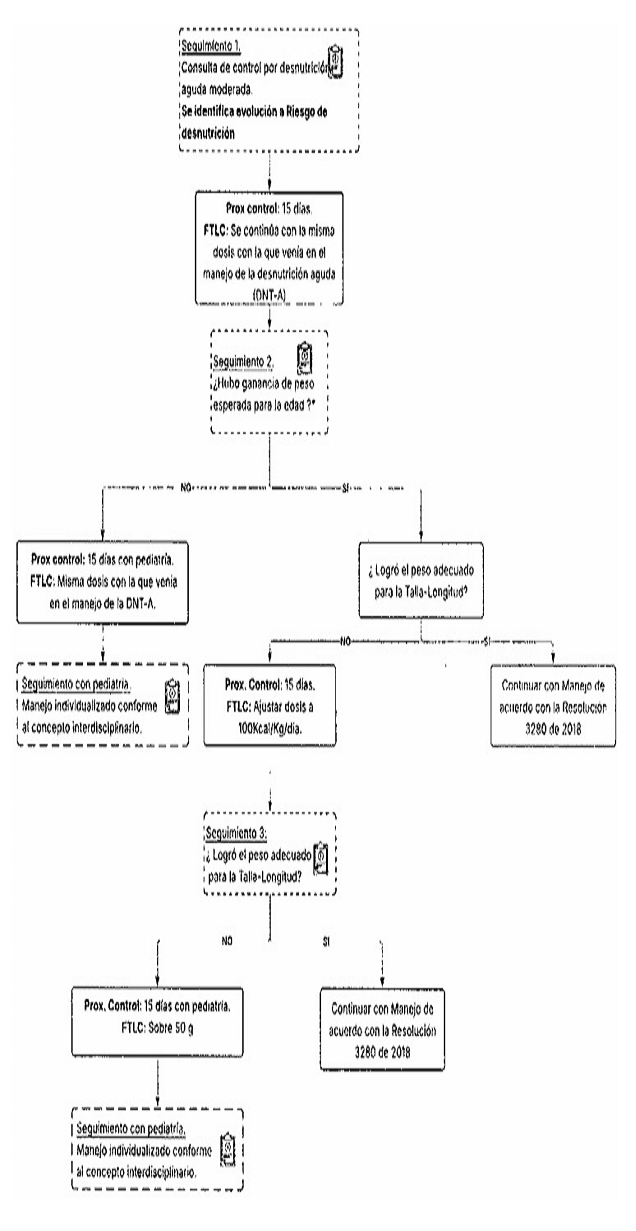
*Se entiende por ganancia esperada para la edad, un incremento >10g/día para niños y niñas mayores de 6 meses en recuperación de la desnutrición aguda moderada o severa.
ARTÍCULO 16. Modifiqúese el acápite denominado "Niños mayores de 6 meses con peso inferior a 4 Kg" dispuesto en el literal N del numeral 5.2.1 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad" el cual quedará así:
Niños mayores de 6 meses con peso inferior a 4 kg.
Un niño en esta condición tiene mayor riesgo de mortalidad y requiere hospitalización en todos los casos. Los objetivos del manejo de este grupo de niños es identificar y tratar las patologías asociadas, lograr la lactancia materna efectiva y la rehabilitación nutricional.
Es necesario que la madre reciba consejería en lactancia materna, como se describió en el apartado correspondiente al inicio de la alimentación en niños menores de 6 meses de edad y se inicie la administración de F-75, utilizando la TSS. Para este grupo de niños se han definido los siguientes pasos en el manejo nutricional:
Manejo inicial hasta alcanzar el peso de 4 kg: cumple los mismos principios de cautela y gradualidad, descritos en la Tabla 39.
Tabla 39. Cantidad diaria de F-75 indicada en el manejo inicial de los niños mayores de 6 meses y peso inferior a 4kg
| Frecuencia | Sin edema | Con edema | ||
| mL/Kg/ Toma | Kcal/ Kg/día | mL/Kg/ Toma | Kcal/ Kg/día | |
| Cada 3 horas | 7 | 42 | 4 | 24 |
| 10 | 60 | 7 | 42 | |
| 13 | 78 | 10 | 60 | |
| 16 | 96 | 13 | 78 | |
| 19 | 114 | 17 | 100 | |
Si pasados 5 días con el manejo, se logra llegar al peso de 4.2-.4.4Kg, se debe realizarla transición a FTLC siguiendo lo planteado en la Fase de transición para los niños de 6 a 59 meses de edad, opción 1 o 2, para desnutrición aguda severa.
Si, por el contrario, en este periodo de tiempo no se logra llegar al peso de 4.2-4.4Kg, se debe realizarla transición a F-100 como se indica en la Tabla 39.1 para niños/as sin edema y 39.2 para niños/as con edema, incrementando en cada día del tratamiento 10ml/Kg/día sin superar los 200mL/Kg/día. Después de haber logrado la ganancia ponderal referida previamente, se inicia la transición a FTLC siguiendo lo planteado en la Fase de transición para los niños de 6 a 59 meses de edad, opción 1 o 2, para desnutrición aguda severa.
Cuando a pesar de haber cumplido de manera efectiva con la administración de la F-100 o cuando rechaza la FTLC y no hay una evolución positiva en el proceso nutricional, se deberá sospechar de que se trata de una causa secundaria y, por ende, será necesario iniciar o continuar con un plan de diagnóstico integral (exámenes diagnósticos y valoración por pediatría, nutrición y, de ser necesario, otras especialidades) para definir un manejo individualizado.
Tabla 39.1. Transición a fórmula terapéutica F-100 para niños mayores de 6 meses y menores de 4 Kg sin edema y con ganancia insuficiente de peso en la fase de estabilización.
| Día | Frecuencia | F-75 | F-100 | ||||
| Número de tomas al día | mL/Kg/día | mL/Kg/día | Número de tomas al día | mL/Kg/día | mL/Kg/día | ||
| 6 | Cada 3 horas | 4 tomas | 100 | 75 | 4 tomas | 75 | 75 |
| 7 | 0 tomas | 0 | 0 | 6 tomas | 150 | 150 | |
| 8… | 0 tomas | 0 | 0 | Incrementar en cada día de tratamiento 10mL/Kg/día sin superarlos 100 mL/Kg/día | |||
Tabla 39.2. Transición a fórmula terapéutica F-100 para niños mayores de 6 meses y menores de 4 Kg con edema.
| Día | Frecuencia | F-75 | F-100 | ||||
| Número de tomas al día | mL/Kg/día | mL/Kg/día | Número de tomas al día | mL/Kg/día | mL/Kg/día | ||
| 6 | Cada 3 horas | 6 tomas | 133 | 100 | 2 tomas | 30 | 30 |
| 7 | 5 tomas | 100 | 75 | 3 tomas | 60 | 60 | |
| 8… | 4 tomas | 100 | 75 | 4 tomas | 75 | 75 | |
| 9 | 0 tomas | 0 | 0 | 6 tomas | 150 | 150 | |
| 10… | 0 tomas | 0 | 0 | Incrementar en cada día de tratamiento 10mL/Kg/dla sin superarlos 100 mL/Kg/día | |||
NOTA: En los niños y niñas mayores de 6 meses que presenten disfunción motora oral se debe realizar la transición a F-100 como se mostró en las tablas 39.1 a 39.4 según corresponda y una vez se logre la rehabilitación de mecanismo de deglución se realizará transición a FTLC de acuerdo con el Lineamiento vigente."
ARTÍCULO 17. Adiciónese el numeral 5.3 al numeral 5 del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad" adoptado mediante la'Resolución 2350 de 2020, así:
"5.3 Manejo de niñas y niños de 6 a 59 meses de edad con desnutrición aguda de etiología secundaria
Para las niñas y niños de 6 a 59 meses de edad que cursan con desnutrición aguda de etiología secundaria, el equipo interdisciplinario de salud deberá evaluar cada caso en particular para determinar el producto de soporte nutricional adecuado (Alimentos para Propósitos Médicos Especiales (APME) acorde con sus necesidades y condiciones de base. "
ARTÍCULO 18. Manejo y seguimiento de niños y niñas identificados con riesgo de desnutrición aguda en los departamentos de Chocó, La Guajira y Vichada" Incorpórese un nuevo capítulo en el "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad" adoptado mediante la Resolución 2350 de 2020, el cual quedará así:
"7.1 Principios básicos para el diagnóstico de niños y niñas con riesgo de desnutrición aguda.
7.1.1 Principios básicos para el diagnóstico de niños y niñas con riesgo de desnutrición aguda entre cero (0) y 6 meses de edad
Niños y niñas menores de 6 meses (edad corregida en prematuros): Se consideran en riesgo de desnutrición cuando presentan puntaje Z del indicador peso/longitud (P/L) entre ![]() DE, y además cumplen UNO O MÁS de los siguientes criterios clínicos, nutricionales o sociales que incrementan la probabilidad de deterioro nutricional:
DE, y además cumplen UNO O MÁS de los siguientes criterios clínicos, nutricionales o sociales que incrementan la probabilidad de deterioro nutricional:
1 Criterios nutricionales y antropométricos
1.1 Ganancia de peso insuficiente para la edad:
- 0 a 3 meses: ganancia < 25 g/día.
- 3 a 6 meses: ganancia < 12 g/día.
1.2 Otras alteraciones antropométricas relevantes
- Aplanamiento o descenso de la curva de crecimiento en el indicador longitud/edad aun si no cumple criterios completos de retraso.
- No recuperación del peso al nacer en la tercera semana de vida
2. Factores clínicos y de alimentación
- Signos clínicos sugestivos de anemia (palidez conjuntival o palmar, taquicardia, irritabilidad, decaimiento) o hemoglobina (Hb) menor a los valores de referencia para la edad.
- Antecedente de desnutrición aguda recuperada, con nuevo descenso de peso en ausencia de enfermedad aguda.
- Episodios de IRA o EDA en el último mes, en un contexto de vulnerabilidad social.
- Infecciones recurrentes o persistentes que condicionen riesgo de recaída nutricional.
- Dificultades de alimentación que comprometan la ingesta adecuada:
- Técnica de lactancia ineficaz.
- Rechazo persistente del pecho.
- Lactancia materna no exclusiva o introducción precoz de otros alimentos o líquidos, incluida el agua,
- Baja transferencia de leche por problemas fisiológicos maternos.
3. Factores familiares y del cuidador
- Ausencia permanente de la madre o cuidador principal por muerte, abandono o causas asociadas.
- Madre, padre o cuidador principal con problemas de salud mental o física (depresión, ansiedad, déficit cognitivo, patologías que limiten el cuidado adecuado).
- Madre adolescente sin red de apoyo o dependencia social extrema.
4. Factores socioeconómicos y del entorno
- Vulnerabilidad socioeconómica severa (hacinamiento, inseguridad alimentaria, limitaciones en acceso a agua potable, saneamiento y condiciones de higiene), especialmente en población indígena, afrodescendiente o migrante.
- Dificultad de acceso a servicios de salud: distancia geográfica, falta de transporte, ausencia de servicios continuos.
- Hogares con dos o más niños menores de 5 años en situación de inseguridad alimentaria.
- Residencia en zonas de recuperación nutricional definidas en Resolución 1226 de 2025 del Ministerio de Salud y Protección Social (MSPS) (o la que la modifique o sustituya).
5. Antecedentes del nacimiento que aumentan vulnerabilidad
- Prematuridad (<37 semanas).
- Bajo peso al nacer (<2500 g) con trayectoria de crecimiento subóptima.
- Pequeño para la edad gestacional (PEG) (peso al nacer < p10 por sexo) con estancamiento posterior.
Parágrafo 1. Todo neonato que haya superado el periodo de pérdida fisiológica de peso –el cual puede presentarse hasta los 7-10 días de nacido–, así como todo prematuro que alcance las 40 semanas de edad corregida y sea identificado con riesgo de desnutrición aguda, deberá ser atendido de acuerdo con lo establecido en el numeral 7.2.1 del presente lineamiento. Estas directrices serán igualmente aplicables a los niños y niñas vinculados al Programa Madre Canguro y deberán ser implementadas por los profesionales responsables de su atención.
Parágrafo 2. Deberá considerarse una urgencia que un neonato a término presente una pérdida de peso mayor al 10% durante la primera semana de vida, o mayor al 15% en el caso de los recién nacidos pretérmino. Aunque estos niños y niñas no se atienden conforme a la presente resolución, deben recibir el manejo integral definido en la Resolución 3280 de 2018. La omisión de estas atenciones puede conducir al desarrollo de desnutrición aguda moderada o severa en las semanas posteriores.
7.1.2 Principios básicos para el diagnóstico de niños y niñas con riesgo de desnutrición aguda entre seis (6) y 59 meses de edad
Niños y niñas en riesgo nutricional: Se considera en riesgo todo niño o niña de 6 a 59 meses* con puntaje Z del indicador peso/talla o peso/longitud (P/T-L) entre ![]() desviación estándar, que adicionalmente cumpla UNO O MÁS de los siguientes factores clínicos, nutricionales o sociales que incrementan el riesgo de deterioro nutricional, especialmente en territorios con alta mortalidad asociada a desnutrición:
desviación estándar, que adicionalmente cumpla UNO O MÁS de los siguientes factores clínicos, nutricionales o sociales que incrementan el riesgo de deterioro nutricional, especialmente en territorios con alta mortalidad asociada a desnutrición:
1. Factores clínicos y de alimentación.
- Signos clínicos sugestivos de anemia (palidez conjuntiva! o palmar, taquicardia, fatiga evidente, cefalea o irritabilidad) o hemoglobina <11 g/dL, ajustada a altitud según Resolución 2350 de 2020.
- Antecedente de desnutrición aguda recuperada, con nuevo descenso de peso en ausencia de enfermedad aguda.
- Episodios de IRA o EDA en el último mes, en contextos de vulnerabilidad social.
- Infecciones recurrentes o persistentes que condicionen riesgo de recaída nutricional.
- Prácticas de alimentación inadecuadas, como introducción tardía de alimentación complementaria, dietas pobres en proteínas, vitaminas y minerales, y/o consumo predominante de alimentos con alta densidad energética, pero bajo valor nutricional.
- Perímetro braquial (PB) <12,5 cm.
2. Factores familiares y del cuidador
- Ausencia permanente de madre, padre o cuidador principal por muerte, abandono o separación prolongada.
- Madre, padre o cuidador principal con problemas de salud física o mental (depresión, ansiedad, déficit cognitivo, patologías que limiten el cuidado adecuado).
- Madre adolescente sin red de apoyo o en condiciones de dependencia extrema.
3. Factores socioeconómicos y del entorno
- Vulnerabilidad socioeconómica severa (hacinamiento, inseguridad alimentaria, limitaciones en acceso a agua potable, saneamiento y condiciones de higiene), especialmente en población indígena, afrodescendiente o migrante.
- Dificultad de acceso a servicios de salud: distancia geográfica, falta de transporte, ausencia de servicios continuos.
- Hogares con dos o más niños menores de cinco (5) años en situación de inseguridad alimentaria.
- Residencia en zonas de recuperación nutricional definidas en la Resolución 1226 de 2025 del MSPS, (o la que la modifique o sustituya).
4. Antecedentes del nacimiento que aumentan vulnerabilidad (Aplica en niños y que tengan hasta 2 años).
- Prematuridad (<37 semanas) con aplanamiento o descenso de la curva de crecimiento en el indicador longitud- talla para la edad.
- Bajo peso al nacer (<2500 g) con trayectoria de crecimiento subóptima.
- Pequeño para la edad gestacional (PEG) (peso al nacer < p10 por sexo) con estancamiento posterior.
NOTA: En el caso de niños y niñas prematuros menores de 2 años, la valoración deberá realizarse con base en la edad corregida.
7.2. Manejo y seguimiento de niños y niñas con riesgo de desnutrición aguda.
Una vez identificado el paciente con riesgo de desnutrición aguda con base a las consideraciones del numeral anterior, se debe realizar la Clasificación internacional de enfermedades 10.a u 11. 3 edición (CIE-10 y CIE-11) con alguno de los códigos que se presentan en la Tabla 48.
Tabla 48. Códigos de CIE-10 y CIE-11 con los cuales se debe clasificar a los niños y niñas identificados con riesgo de desnutrición según lo definido en la presente resolución.
| Código CIE | Versión | Descripción |
| E46X | 10 | Desnutrición proteico-calórica, no especificada. |
| 5B52 | 11 | Desnutrición aguda en lactantes, niños o adolescentes |
Así mismo, las IPS realizarán la valoración clínica y la clasificación nutricional, el tamizaje de anemia y la presencia o no de otras comorbilidades, para definir si requiere hospitalización:
Todo niño o niña con riesgo de desnutrición aguda que, además, presente alguna enfermedad aguda o signos de peligro general definidos por la estrategia de Atención Integrada a las Enfermedades Prevalentes de la Infancia (AIEPI) –como convulsiones, letargo o inconsciencia, presunta infección bacteriana sistémica, síntomas respiratorios, fiebre, diarrea, problemas de oído, edema nutricional, esquema de vacunación incompleto o afecciones de la cavidad oral, entre otros– debe ser manejado conforme a los lineamientos de dicha estrategia. Una vez controlada la causa de la hospitalización, se deberá realizar nuevamente la clasificación nutricional y, si persiste el riesgo de desnutrición aguda, proceder según lo dispuesto en la presente resolución.
7.2.1 Manejo y seguimiento de niños y niñas con riesgo de desnutrición aguda entre cero (0) y seis (6) meses de edad.
Si el niño o niña menor de seis (6) meses tiene presencia de comorbilidades o es neonato con ganancia de peso inadecuada, se debe garantizar la atención médica, brindar la consejería en lactancia materna y tratamiento específico de la comorbilidad identificada.
Si el niño o niña menor de 6 meses no tiene presencia de comorbilidades, se debe realizar la valoración integral, promoción y apoyo de la lactancia materna a la madre y cuidadores de acuerdo con lo planteado en el capítulo 8 de la Resolución 3280/18.
Si el niño o la niña se encuentra entre los cuatro (4) y seis (6) meses, se debe garantizar la asesoría para la introducción adecuada de alimentación complementaria a partir de los 6 meses de edad y se deberá reforzar en todos los seguimientos.
Se deberá garantizar seguimiento por profesional en pediatría o nutrición en los primeros 7-10 días posteriores a la atención inicial. Si está teniendo una ganancia de peso adecuada, es decir, >25 g/día en menores de 3 meses y >12 g/dia en niños/as entre 3 y 6 meses, se realiza seguimiento quincenal hasta lograr recuperación nutricional y corregir deficiencia de micronutrientes de acuerdo con el lineamiento vigente.
Si se observa una velocidad de crecimiento insuficiente a pesar de tener adherencia a las indicaciones, se brindará manejo por pediatría y se reforzará la implementación del plan integral de cuidado primario definido por el numeral 8.5.4 de la Resolución 3280/18.
7.2.2 Manejo y seguimiento de niños y niñas con riesgo de desnutrición aguda entre seis (6) y cincuenta y nueve (59) meses de edad.
Para el caso de los niños y niñas entre los 6 y 59 meses que se encuentran en riesgo de desnutrición aguda y presentan comorbilidades, se debe garantizar la atención médica y tratamiento acorde con su patología.
Si el niño o niña entre 6 y 59 meses presenta riesgo de desnutrición de acuerdo con el numeral 7.1.2, se debe suministrar, de manera ambulatoria: Fórmula Terapéutica Lista para el Consumo- FTLC en dosis equivalentes a 240-270 Kcal/día, hasta lograr el peso adecuado para talla/longitud, puntaje Z>-1 DE.
Todo niño o niña entre 6 y 59 meses que presenta riesgo de desnutrición aguda, pero no tiene ninguno de los factores descritos en el numeral 7.1.2, se le debe garantizar las intervenciones nutricionales establecidas en la Resolución 3280 del 2018 acorde con la edad, dentro de las que se encuentran: consejería en lactancia materna a menores de 2 años, tamiz aje periódico de Hemoglobina (Hb), suministro de micronutrientes y promoción de alimentación saludable.
Posterior a la atención inicial, se realizará seguimiento para verificar su estado de salud y clasificación nutricional cada 15 días por profesionales en medicina o nutrición, hasta lograr recuperación nutricional y corregir déficit de micronutrientes. Si no hay recuperación nutricional entre el tercer y cuarto seguimiento, el caso deberá remitirse a pediatría e iniciar un plan de diagnóstico integral (exámenes diagnósticos y, de ser necesario, valoración por otras áreas) para definir el manejo individualizado.
7.3 Criterios para la consulta de seguimiento
En cada una de las consultas de seguimiento se debe realizar:
- Valoración clínica integral del niño (a) que incluya todo lo relacionado en la Resolución 3280/2018.
- Valoración antropométrica del niño (a) que incluya todo lo relacionado en la Resolución 2465 de 2016.
- Valorar el incremento progresivo del peso y longitud/talla, de acuerdo con ganancia esperada.
- En niños y niñas menores de 2 años, valoración de la técnica de lactancia materna y educación para la alimentación complementaria.
- Evaluación de la salud de la madre o cuidador, tanto en aspectos físicos, como emocionales, identificando factores favorecedores o de riesgo para la continuación de la lactancia materna y el inicio o continuidad de la alimentación complementaria.
- Evaluación de las prácticas de cuidado de la salud del niño o niña y de alimentación en el hogar.
- Evaluación de la relación entre el niño y la madre o cuidador.
- En los niños no amamantados, observación de la técnica de alimentación y verificación de la preparación de la fórmula láctea de inicio.
- Criterios de egreso de manejo ambulatorio
- En niños y niñas menores de un año, la alimentación mediante lactancia materna y alimentación complementaria es eficaz y satisfactoria.
- En niños y niñas mayores de un año, se debe verificar que la alimentación ofrecida en el hogar sea adecuada. En caso de identificarse limitaciones para garantizar el acceso a alimentos, se deberá gestionar la vinculación efectiva de la familia a programas sociales de apoyo alimentario, en coordinación con las instituciones competentes.
- El aumento de peso es progresivo y de acuerdo con la ganancia esperada para su edad.
- La puntuación Z de P/L-T- es igual o superior a -1 DE, peso adecuado para la longitud/talla.
- Se debe garantizar las acciones contempladas en la Resolución 3280 del 2018 acorde con la edad y en la periodicidad establecida.
Parágrafo 1: Lo dispuesto en el presente capítulo, relativo a los principios básicos para el diagnóstico, manejo y seguimiento de niños y niñas menores de 5 años con riesgo de desnutrición aguda, tendrá aplicación prioritaria en los departamentos de La Guajira, Chocó y Vichada, en razón de su alta tasa de mortalidad por desnutrición aguda en menores de cinco años, así como por las condiciones estructurales de dispersión geográfica, inseguridad alimentaria y factores sociales y culturales que incrementan el riesgo de deterioro nutricional y muerte evitable en la primera infancia. Esta medida se adopta con fundamento en el principio de equidad en salud, que orienta la implementación de acciones diferenciadas para los territorios con mayores niveles de vulnerabilidad
Parágrafo 2: Lo dispuesto en el presente capitulo deberá ser implementado por las entidades territoriales departamentales o distritales que el Ministerio de Salud y Protección Social determine, a partir del análisis oficial de los indicadores de mortalidad, incidencia y reincidencia por desnutrición aguda en menores de cinco (5) años, así como de los determinantes sociales de la salud que incrementen la vulnerabilidad de la población infantil al derecho humano a una alimentación adecuada. El Ministerio de Salud y Protección Social definirá mediante acto administrativo los departamentos o distritos que deberán adoptar las acciones necesarias para su aplicación integral en el territorio.
Asimismo, las secretarías de salud departamentales o distritales podrán informar al Ministerio de Salud y Protección Social, a través de los canales oficiales, sobre emergencias, situaciones especiales o novedades epidemiológicas que ameriten la implementación de estas disposiciones en su jurisdicción, para que dicha solicitud sea evaluada, considerada y, de ser pertinente, aprobada por la autoridad nacional. "
ARTÍCULO 19. MODIFICACIÓN CAPÍTULO DE BIBLIOGRAFÍA. Modifiqúese la numeración del capítulo correspondiente a la Bibliografía del "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de cero (0) a 59 meses de edad", el cual quedará bajo el capítulo 8.
ARTÍCULO 20. PROTOCOLO PARA LA VIGILANCIA DEL RIESGO DE DESNUTRICIÓN AGUDA. A través del Instituto Nacional de Salud, se establecerá el protocolo para la vigilancia del riesgo de desnutrición aguda en niños y niñas menores de 5 años en los territorios definidos por el artículo 18 del presente acto normativo.
ARTÍCULO 21. PERÍODO DE TRANSICIÓN. Los actores del Sistema General de Seguridad Social en Salud (SGSSS), incluyendo las Entidades Promotoras de Salud (EPS), Entidades Territoriales de Salud departamentales, distritales y municipales, Instituciones Prestadoras de Servicios de Salud (IPS), Empresas Sociales del Estado (ESE) e Instituciones Prestadoras de Servicios de Salud Indígenas (IPSI), contarán con un plazo máximo de un (1) mes, contados a partir de la entrada en vigencia de la presente resolución, para implementar en sus ámbitos de responsabilidad las disposiciones contenidas en la modificación del lineamiento técnico para el manejo integral de la desnutrición aguda moderada, severa y del riesgo de desnutrición aguda en niños y niñas menores de cinco (5) años.
Durante este periodo deberán adoptar los ajustes operativos, administrativos y técnicos requeridos para garantizar la efectiva ejecución de los procesos de identificación, atención, seguimiento y reporte definidos en la presente normativa, así como articular las acciones de coordinación intersectorial previstas.
ARTÍCULO 22. VIGENCIA Y DEROGATORIAS. El presente acto administrativo entrará en vigor a partir de la fecha de su expedición, y modifica los artículos 01, 02, 03, 04, 06, 08, 10 y 11 de la Resolución 2350 de 2020, así como su anexo técnico denominado "lineamiento técnico para el manejo integral de la desnutrición aguda, moderada y severa en niños de 0 a 59 meses de edad", para fortalecer la atención integral de la desnutrición aguda y su prevención en niños y niñas menores de cinco (5) años.
PUBLÍQUESE Y CÚMPLASE,
Dada en Bogotá, D.C, 27 de enero de 2026
GUILLERMO ALFONSO JARAMILLO MARTÍEZ
Ministro de Salud y Protección Social



