 BUSCAR
BUSCAR
 ÍNDICE
ÍNDICE
RESOLUCIÓN 2161 DE 2025
(octubre 17)
<Fuente: Archivo interno entidad emisora>
Diario Oficial No. 53.284 de 25 de octubre de 2025
MINISTERIO DE SALUD Y DE PROTECCIÓN SOCIAL
<Ver Notas del Editor>
Por la cual se establecen los criterios y estándares para la autorización, habilitación y permanencia de las Entidades Promotoras de Salud o quien haga sus veces: se adoptan disposiciones para su funcionamiento en las subregiones funcionales para la Gestión Territorial Integral de la Salud Pública y se establecen las reglas para la asignación de afiliados, en el marco del proceso de territorialización del Modelo de Salud Preventivo, Predictivo y Resolutivo.
EL MINISTRO DE SALUD Y PROTECCIÓN SOCIAL
En ejercicio de sus facultades legales y reglamentarias, en especial las conferidas en los numerales 13 y 30 del artículo 2 del Decreto Ley 4107 de 2011, y en desarrollo de lo previsto en el Capítulo 3 del Título 2 de la Parte 5 y de la parte 11 del libro 2 del Decreto 780 de 2016, Único Reglamentario del Sector Salud y Protección Social, artículos 2.11.3,1 y 2.11.3.2 del Decreto 858 de 2025 y,
CONSIDERANDO:
Que, de conformidad con los artículos 6, 20 y 24 de la Ley Estatutaria 1751 de 2015, el Gobierno Nacional deberá implementar una política social de Estado que permita la articulación intersectorial con el propósito de garantizar los componentes esenciales del derecho a la salud, la cual se deberá basar en la promoción de la salud, prevención de la enfermedad y su atención integral, oportuna y de calidad. Igualmente, el Estado tiene la obligación de garantizar la disponibilidad de los servicios de salud para toda la población en el territorio nacional, mediante la adopción de medidas razonables y eficaces, progresivas y continuas, teniendo en cuenta los elementos y principios del derecho fundamental a la salud, tales como el principio de equidad, progresividad y enfoque diferencial, especialmente en las zonas marginadas o de baja densidad poblacional.
Que, el numeral 1 del catalizador B del documento “Bases del Plan Nacional de Desarrollo 2022-2026 Colombia Potencia Mundial de la Vida", que hace parte integral de la Ley 2294 de 2023, establece el compromiso del Estado colombiano con el fortalecimiento del sistema de salud a efectos de que sea garantista y universal basado un modelo preventivo, predictivo y resolutivo, con enfoque territorial, que reconozca las particularidades culturales, geográficas y socioeconómicas del país, lo cual exige la participación de prestadores públicos, privados y mixtos que garanticen servicios con calidad, oportunidad y pertinencia, cerca de donde viven las poblaciones, buscando fortalecer el aseguramiento en salud para el cuidado integral de toda la población, bajo el control y regulación del Estado, y de esta manera garantizar el goce efectivo del derecho fundamental a la salud.
Que mediante la Resolución 497 de 2021, el Ministerio de Salud y Protección Social reglamentó los criterios y estándares para el cumplimiento de las condiciones de autorización, habilitación y permanencia de las entidades responsables del aseguramiento en salud, en desarrollo de lo previsto en los artículos 2.5.2.3.1.1 a 2.5.2.3.5.6 del Capítulo 3 del Título 2 de la Parte 5 del Libro 2 del Decreto 780 de 2016, Único Reglamentario del Sector Salud y Protección Social, que regula la autorización de funcionamiento, las condiciones de habilitación y permanencia de las entidades responsables de la operación del aseguramiento en salud, a través del Sistema Único de Habilitación.
Que, en el Decreto 0858 de 2025 se sustituye la Parte 11 del Libro 2 del Decreto 780 de 2016, en la cual el Gobierno Nacional adoptó un Modelo de Salud Preventivo, Predictivo y Resolutivo, orientado a garantizar el derecho fundamental a la salud mediante la gestión integral del riesgo en salud, la atención centrada en las personas, familias y comunidades para una atención digna y con enfoque diferencial, y la articulación efectiva entre los actores del Sistema General de Seguridad Social en Salud, otros sectores, y actores sociales y comunitarios.
Que el nuevo modelo promueve una operación del aseguramiento en salud que garantice el acceso integral, integrado, continuo, oportuno y de calidad a los servicios de salud en todos los municipios y distritos que componen cada subregión funcional para la gestión territorial integral en salud pública, por medio de las RIITS.
Que de conformidad con lo consagrado en la Ley 1122 de 2007, las Entidades Promotoras de Salud del régimen subsidiado y las de naturaleza pública del régimen contributivo, deberán contratar un porcentaje mínimo del sesenta por ciento (60%) del gasto en salud con las Empresas Sociales del Estado (ESE) debidamente habilitadas en el municipio de residencia del afiliado, siempre que exista capacidad resolutiva. Igualmente, las EPS no podrán destinar más del treinta por ciento (30%) del gasto en salud a la contratación con sus propias Instituciones Prestadoras de Servicios de Salud (IPS) o aquellas en las que tengan participación directa o indirecta.
Que dichas disposiciones constituyen un instrumento esencial para garantizar la articulación territorial del aseguramiento, fortalecer la red pública de prestación de servicios de salud y evitar concentraciones de integración vertical que afecten la competencia y el acceso equitativo a los servicios, en concordancia con los objetivos del Modelo de Salud Preventivo, Predictivo y Resolutivo y del proceso de territorialización del cuidado integral de la salud.
Que de acuerdo con lo dispuesto en los artículos 2.5.2.3.3.3 y 2.5.2.3.2.7 del Decreto 780 de 2016, modificados por los artículos 2.11.3.1 y 2.11.3.2 del Decreto 0858 de 2025, respectivamente, el ámbito territorial de operación de las Entidades Promotoras de Salud o quien haga sus veces, corresponde a las subregiones funcionales para la Gestión Territorial integral de la Salud Pública. En ese sentido, la Superintendencia Nacional de Salud actualizará el acto administrativo de autorización de funcionamiento de dichas entidades, incorporando como ámbito territorial las subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, definidas por este Ministerio, manteniéndose vigente el certificado actual hasta tanto se expida el acto actualizado.
Que, el Ministerio de Salud y Protección Social, con el propósito de garantizar el aseguramiento en salud de manera integral en el marco del proceso de territorialización del Modelo de Salud Preventivo, Predictivo y Resolutivo, desarrolló un estudio técnico que sirvió como insumo para la presente reglamentación, el cual incluyó la identificación y tipificación de subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, el análisis de la distribución actual de afiliados por Entidades Promotoras de Salud o quien haga sus veces y municipios, y la definición de criterios técnicos y metodológicos para la asignación progresiva de afiliados, priorizando la equidad territorial, la suficiencia operativa de las EPS, la reducción de brechas y la estabilidad en la atención en salud.
Que, en el proceso de implementación del Modelo de Salud Preventivo, Predictivo y Resolutivo, de manera conjunta con la Superintendencia Nacional de Salud, se realizaron mesas de trabajo con el fin de analizar las condiciones de autorización, habilitación y permanencia, propendiendo por un enfoque de proceso y mejora continua respecto de las Entidades Promotoras de Salud o quien haga sus veces.
Que mediante la Resolución No. 1789 de 2025, se determinaron las regiones y subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, se estableció la metodología para su categorización, tipificación, organización y actualización en el marco del proceso de territorialización del Cuidado Integral de la Salud en el Modelo de Salud Preventivo, Predictivo y Resolutivo, a partir de criterios y variables con enfoque de organización funcional territorial que reconoce las dinámicas población-territorio y los sistemas de flujos poblacionales entre las cabeceras municipales y distritales.
Que, en el marco del proceso de territorialización en regiones y subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, en concordancia con el Modelo de Salud Preventivo, Predictivo y Resolutivo, se hace necesario establecer reglas para el proceso de asignación de afiliados a las Entidades Promotoras de Salud o quien haga sus veces, que mantendrán su operación en el nuevo ámbito territorial de autorización de funcionamiento.
Que la aplicación de las reglas para actualizar la autorización de funcionamiento de las Entidades Promotoras de Salud en subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, busca garantizar la capacidad operativa, la suficiencia de la red de prestación de servicios y la sostenibilidad financiera de las entidades receptoras, en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo, basado en el estudio denominado “Modelo de condiciones técnicas y operativas para la adaptación del aseguramiento en salud a la territorialización del cuidado integral de la salud” realizado por este Ministerio, que evidencia la necesidad de contar con una base poblacional mínima para asumir de manera eficiente los riesgos en salud, protegiendo de esta manera la estabilidad del sistema y los derechos de los afiliados.
Que, en virtud de lo dispuesto en el artículo 7 de la Ley 1340 de 2009. la Superintendencia de Industria y Comercio - SIC emitió concepto mediante radicado No. 25-423656-1-0 de septiembre 12 de 2025, el cual fue remitido al Ministerio de Salud y Protección Social mediante radicado No. 2025423003310812, en el que emitió las siguientes recomendaciones: i) En relación con el artículo 3 del proyecto, incluir en el proyecto o la memoria justificativa las explicaciones concretas que sustentaron las medidas específicas que propone, ii) En relación con el artículo 4 del proyecto, establecer criterios explícitos de asignación de usuarios que garanticen equidad en la composición de las poblaciones reasignadas y iii) En relación con los artículos 3 y 14 del proyecto, incluir en el proyecto o la memoria justificativa las razones técnicas que permitan justificar el tiempo brindado para la entrada en vigor de los diferentes apartados normativos del proyecto y, sobre todo, que sustenten adecuadamente que ese lapso resulta suficiente para evitar impactos desproporcionales en el mercado.
Que, en atención a las observaciones presentadas por la Superintendencia de Industria y Comercio (SIC) respecto a los artículos 3, 4 y 14 del proyecto, y tras el correspondiente análisis técnico, se procedió a ampliar la memoria justificativa con el fin de precisar las medidas propuestas, los criterios utilizados para la asignación de usuarios y las razones técnicas que sustentan los plazos establecidos para la entrada en vigor de las disposiciones. Asimismo, se consideró incluir en el presente acto administrativo lo relativo a la asignación de afiliados con patologías de alto costo y mujeres gestantes, con el objetivo de brindar mayor claridad y sustento técnico a dicha medida.
Que, en el marco del Modelo de salud Preventivo, Predictivo y Resolutivo y del proceso de territorialización del cuidado integral de la salud, se requiere establecer disposiciones que garanticen la continuidad en la operación de las Entidades Promotoras de Salud (EPS) o quienes hagan sus veces, en correspondencia con el territorio en el cual se encuentren gestionando el aseguramiento y la prestación de servicios conforme a los actos administrativos de autorización expedidos por la Superintendencia Nacional de Salud, con el fin de asegurar la operación armónica del aseguramiento en salud al interior de los nuevos ámbitos territoriales determinados en regiones y subregiones funcionales, y permitir la implementación progresiva del modelo, garantizando así el acceso efectivo, oportuno y continuo a los servicios de salud para toda la población afiliada.
En mérito de lo expuesto,
RESUELVE:
ARTÍCULO 1. OBJETO Y ALCANCE. La presente resolución tiene por objeto establecer los criterios y estándares para el cumplimiento de las condiciones de autorización, habilitación y permanencia de las Entidades Promotoras de Salud o quien haga sus veces, determinados en el anexo técnico que hace parte integral de este acto administrativo; adoptar disposiciones para su funcionamiento en las subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, y establecer las reglas para la asignación de afiliados, en el marco del proceso de territorialización del Modelo de Salud Preventivo, Predictivo y Resolutivo, de conformidad con la parte considerativa del presente acto administrativo.
ARTÍCULO 2. ÁMBITO DE APLICACIÓN. Las disposiciones contenidas en el presente acto administrativo están dirigidas a las Entidades Promotoras de Salud o quien haga sus veces, la Administradora de los Recursos del Sistema General de Seguridad Social en Salud - ADRES, así como a la Superintendencia Nacional de Salud, en el marco de sus competencias de inspección, vigilancia y control, y de actualización de los actos administrativos relacionados con la autorización de funcionamiento en el proceso de territorialización del aseguramiento en salud en subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, conforme a lo dispuesto en el Modelo de Salud Preventivo, Predictivo y Resolutivo. Igualmente, las Entidades Territoriales departamentales y distritales que, en el marco de sus competencias, realizarán las acciones de inspección y vigilancia respecto del cumplimiento de las disposiciones contenidas en la presente resolución.
ARTÍCULO 3. ACTUALIZACIÓN DE LA AUTORIZACIÓN DE FUNCIONAMIENTO DE LAS ENTIDADES PROMOTORAS DE SALUD O QUIEN HAGA SUS VECES EN EL MARCO DEL PROCESO DE TERRITORIALIZACIÓN DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. La Superintendencia Nacional de Salud actualizará los actos administrativos mediante los cuales se autoriza el funcionamiento de las Entidades Promotoras de Salud (EPS) o quien haga sus veces, que cuenten actualmente con autorización vigente, con el fin de incorporar el nuevo ámbito territorial en subregiones funcionales para la Gestión Territorial Integral de la Salud Pública.
Para la actualización de la autorización de funcionamiento, la Superintendencia Nacional de Salud aplicará los resultados de la metodología de territorialización desarrollada y entregada por el Ministerio de Salud y Protección Social, la cual será publicada en la página web de esta entidad, teniendo en cuenta que cada subregión funcional se regirá únicamente por la categoría y tipología en la cual haya sido clasificada, de acuerdo con lo determinado en la Resolución 1789 de 2025 y conforme a los siguientes criterios:
3.1. Subregiones funcionales de Categoría General:
Tipo 1 - Metropolitana: Se incluyen las EPS autorizadas en la subregión funcional, excepto aquellas con una proporción menor al 3% del total de sus afiliados de ambos regímenes en dicha subregión funcional.
Tipo 2 - Nodal Intermedia Mayor: Se incluyen hasta 5 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional, excepto aquellas con una proporción menor al 3% del total de sus afiliados de ambos regímenes en dicha subregión funcional.
Tipo 3 - Nodal Intermedia Menor: Se incluyen hasta 4 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional, excepto aquellas con una proporción menor al 3% del total de sus afiliados de ambos regímenes en dicha subregión funcional.
Tipo 4 - Rural Integrada Mayor: Se incluyen hasta 3 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional, excepto aquellas con una proporción menor al 3% del total de sus afiliados de ambos regímenes en dicha subregión funcional.
Tipo 5 - Rural Integrada Menor: Se incluyen hasta 3 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional.
Subregiones funcionales de Categoría Especial:
Tipo 6 - Especial de Alta Dispersión: Se incluye hasta 1 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional.
Tipo 7 - Especial Etnocultural: Se incluye hasta 1 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional.
Tipo 8 - Especial Insular: Se incluye hasta 1 EPS con mayor cantidad de afiliados autorizadas en la subregión funcional.
La Superintendencia Nacional de Salud deberá dar cumplimiento a lo establecido en el artículo 2.11.3.2 del Decreto 0858 de 2025, respecto a la actualización de la autorización de funcionamiento de las Entidades Promotoras de Salud o quien haga sus veces, en el término allí establecido, aplicando las reglas señaladas en el presente artículo. Durante dicho período, se mantendrá la validez del certificado de autorización vigente.
PARÁGRAFO 1. Las Entidades Promotoras de Salud Indígenas (EPSI) conservarán su habilitación y continuarán operando en los territorios en los que actualmente se encuentren autorizadas. En consecuencia, no será necesario expedir un nuevo acto administrativo para la actualización de su funcionamiento.
La inclusión de estas entidades podrá exceder el número límite de EPS previsto para cada tipo de subregión funcional. Las modificaciones de la capacidad de afiliación que estas entidades consideren realizar, se efectuarán en el marco de lo definido en el artículo 2.1.13.8 del Decreto 780 de 2016.
PARÁGRAFO 2. Cuando una Entidad Promotora de Salud o quien haga sus veces, cuente con más del 20% de los afiliados a nivel nacional, la actualización de autorización de funcionamiento será a nivel nacional, por lo que operará el aseguramiento en salud en todas las subregiones funcionales para la Gestión Territorial Integral de la Salud Pública. La inclusión de estas entidades se contará dentro del número límite de EPS previsto para cada tipo de subregión funcional.
PARÁGRAFO 3. Cuando una Entidad Promotora de Salud o quien haga sus veces, cuente con menos de cinco millones (5.000.000) de afiliados a nivel nacional y la proporción de sus afiliados en una región sea inferior al 10% del total de afiliados de la entidad a nivel nacional, no se le actualizará su autorización de funcionamiento en las subregiones funcionales que hagan parte de esa región funcional.
PARÁGRAFO 4. Las Entidades Promotoras de Salud o quien haga sus veces, que cuenten con menos de un millón (1.000.000) de afiliados a nivel nacional, se les actualizará su autorización de funcionamiento en el ámbito territorial subregional funcional en el cual se encuentren funcionando en el momento de la expedición del acto administrativo correspondiente, excepto para aquellas con una proporción menor al 1% del total de sus afiliados de ambos regímenes en la subregión funcional. La inclusión de estas entidades se contará dentro del número límite de EPS previsto para cada tipo de subregión funcional.
PARÁGRAFO 5. Las Entidades Promotoras de Salud o quien haga sus veces, que cuenten con autorización para operar en una o varias subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, podrán realizar la afiliación de nuevos usuarios y aceptar traslados entre regímenes, con independencia del régimen que tengan autorizado originalmente, siempre que lo hagan dentro del ámbito territorial autorizado, de acuerdo con lo establecido en el parágrafo del artículo 2.5.2.3.3.3 del Decreto 780 de 2016. Estas novedades, se registrarán en la Base de Datos Única de Afiliados - BDUA y demás sistemas de información disponibles con el respectivo código para la novedad de movilidad.
PARÁGRAFO 6. Para la actualización de la autorización de funcionamiento de las Entidades Promotoras de Salud o quien haga sus veces de que trata el presente artículo, la Superintendencia Nacional de Salud deberá verificar el cumplimiento de lo dispuesto en el artículo 16 de la Ley 1122 de 2007, en relación con la contratación de al menos el sesenta (60%) del gasto en salud con las Empresas Sociales del Estado (ESE) debidamente habilitadas en los municipios que integran la respectiva subregión funcional.
ARTÍCULO 4. REGLAS PARA LA ASIGNACIÓN DE AFILIADOS EN EL MARCO DEL PROCESO DE TERRITORIALIZACIÓN DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. Una vez la Superintendencia Nacional de Salud expida los actos administrativos que actualizan la autorización de funcionamiento de que trata la presente resolución, el Ministerio de Salud y Protección Social, con el apoyo de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud - ADRES, realizará la asignación de los afiliados a las EPS receptoras que continúen operando en el respectivo ámbito territorial autorizado, en los plazos que para tal fin defina el Ministerio de Salud y Protección Social, atendiendo las siguientes reglas:
4.1 Esta asignación se realizará con independencia del régimen de afiliación originalmente autorizado a la EPS receptora, con base en la información registrada en la Base de Datos Única de Afiliados - BDUA. Ninguna EPS o quien haga sus veces podrá negarse a recibir los afiliados asignados.
4.2. La asignación de afiliados quedará efectiva a partir del primer día calendario del mes siguiente a la fecha en que esta cartera ministerial entregue a las Entidades Promotoras de Salud receptoras o quien haga sus veces, los afiliados que le fueron asignados. Las Entidades Promotoras de Salud receptoras o quien haga sus veces, tendrán como mínimo cinco (5) días calendario previos a la efectividad de la asignación, para adelantar las acciones necesarias, que garanticen la continuidad del aseguramiento a la población asignada a partir de la fecha de efectividad de la asignación. Estas últimas deberán dar cumplimiento a lo dispuesto en el artículo 2.1.11.6 del Decreto 780 de 2016.
4.3. La asignación de afiliados se realizará teniendo en cuenta los siguientes criterios, manteniendo integrados los grupos familiares previamente conformados en la BDUA:
4.3.1. No se asignarán afiliados a la Entidad Promotora de Salud o quien haga sus veces que quede operando en una subregión funcional, con el mayor porcentaje de participación, siempre y cuando exista otra Entidad Promotora de Salud receptora o quien haga sus veces en funcionamiento en el territorio a la cual se le puedan asignar afiliados.
4.3.2. No se asignarán afiliados a la Entidad Promotora de Salud o quien haga sus veces que quede operando en una subregión funcional, si cuenta con más de tres millones (3.000.000) de afiliados a nivel nacional, siempre y cuando exista otra Entidad Promotora de Salud receptora o quien haga sus veces en funcionamiento en el territorio a la cual se le puedan asignar afiliados.
4.3.3. No se asignarán afiliados a la Entidad Promotora de Salud o quien haga sus veces, en los municipios que conforman la subregión funcional, donde no cuente con afiliados en la BDUA.
4.3.4. Los afiliados pertenecientes a grupos familiares sin pacientes con patologías de alto costo o gestantes se asignarán a cada Entidad Promotora de Salud receptora o quien haga sus veces, en proporción inversa a su participación de afiliados en la subregión funcional correspondiente. Para la aplicación de la proporción inversa se tendrá en cuenta la siguiente fórmula que se aplicará en cada municipio que conforma la subregión funcional donde se recibió la actualización de la autorización de funcionamiento:
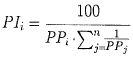 | Variables y Parámetros: - PPi = Parámetro de proporción para la entidad i - Pli - Proporción inversa final para la entidad i (en porcentaje) - n = Número total de entidades |
4.3.5 Los afiliados pertenecientes a grupos familiares que tengan pacientes con patologías de alto costo y mujeres gestantes se clasificarán en forma independiente de los demás grupos familiares y se distribuirán aleatoriamente por patología entre las EPS receptoras en forma proporcional a su número de afiliados, incluidos los asignados con base en el numeral anterior, en la respectiva subregión funcional.
4.4 Transcurridos sesenta (60) días calendario, contados a partir de la fecha de efectividad de la asignación a las EPS receptoras, los afiliados asignados podrán ejercer su derecho a la libre escogencia y trasladarse a cualquier otra EPS que opere en la subregión funcional donde se encuentra autorizada. Este traslado será efectivo a partir del primer día calendario del mes siguiente. Se exceptúan de este plazo los siguientes casos:
a) Cuando algún miembro del grupo familiar quede asignado en una Entidad Promotora de Salud o quien haga sus veces distinta a la del cotizante o cabeza de familia, podrá solicitar el traslado de forma inmediata a la Entidad Promotora de Salud o quien haga sus veces en la cual se haya asignado el cotizante o cabeza de familia, en cuyo caso la Entidad Promotora de Salud o quien haga sus veces, deberá tramitar de forma inmediata la respectiva novedad.
b) Cuando las comunidades indígenas soliciten el traslado de EPS o EPSI, una vez agotado el proceso señalado en el artículo 17 de Ley 691 de 2001. En este caso, la EPS receptora deberá tramitar de manera inmediata esta novedad según los procedimientos vigentes, y será efectiva a partir del primer día calendario del mes siguiente a la fecha del registro de la solicitud de traslado.
La ADRES, previo al cumplimiento del plazo para que se haga efectiva la asignación, actualizará la Base de Datos Única de Afiliados– BDUA con los resultados de esta, según establece la Resolución 762 de 2023 de dicha entidad, o la norma que la modifique o sustituya.
La ADRES entregará a las Entidades Promotoras de Salud receptoras o quien haga sus veces, los resultados de las auditorías realizadas a la información actualizada y registrada en la BDUA, la cual será revisada y ajustada por estas entidades dentro de los noventa (90) días calendario siguientes a la fecha de entrega. Finalizado este término, los registros que no se actualicen en la BDUA por las Entidades Promotoras de Salud receptoras o quien haga sus veces, no podrán ser incluidos en los procesos de reconocimiento y pago de la Unidad de Pago por Capitación – UPC.
PARÁGRAFO 1. Las Entidades Promotoras de Salud o quien haga sus veces, que sigan operando en alguna subregión funcional para la Gestión Territorial Integral de la Salud Pública, continuarán siendo responsables del aseguramiento de la totalidad de sus afiliados en dicho ámbito territorial.
PARÁGRAFO 2. Las Entidades Promotoras de Salud o quien haga sus veces, que no continúen operando en alguna subregión funcional para la Gestión Territorial Integral de la Salud Pública, serán responsables del aseguramiento hasta el día anterior a la fecha en que se haga efectiva la asignación de afiliados a las EPS receptoras, por lo que también serán responsables de las obligaciones derivadas de la prestación de servicios en salud hasta esa fecha. Las Entidades Promotoras de Salud receptoras o quien haga sus veces asumirán el aseguramiento y garantizarán el acceso a la prestación de servicios y tecnologías en salud de los afiliados, a partir del día en que se haga efectiva la asignación.
PARÁGRAFO 3. Las Entidades Promotoras de Salud Indígenas (EPS-I) serán receptoras de la población que esté registrada en la Base de Datos Única de Afiliados (BDUA) como indígena. En caso de existir más de una EPS-I en la misma subregión funcional, la asignación de afiliados se realizará de manera proporcional al número de afiliados que tenga cada una.
PARÁGRAFO 4. Cuando los afiliados se trasladen temporalmente a subregiones funcionales distintas a aquella en la que se encuentre autorizada la EPS donde está afiliado, las Entidades Promotoras de Salud o quien haga sus veces, deberán garantizar la continuidad en la atención en salud bajo las reglas de portabilidad establecidas en la normatividad vigente, a través de mecanismos de articulación intersubregional, referencia y contrarreferencia. y uso de sistemas de información interoperables que permitan la trazabilidad en la atención. En ningún caso la novedad de portabilidad podrá implicar la pérdida o restricción de derechos de los afiliados.
ARTÍCULO 5. SOLICITUD Y TRÁMITE DEL RETIRO DE UNA O VARIAS SUBREGIONES FUNCIONALES PARA LA GESTIÓN TERRITORIAL INTEGRAL DE LA SALUD PÚBLICA, POR PARTE DE LAS ENTIDADES PROMOTORAS DE SALUD O QUIEN HAGA SUS VECES. Las Entidades Promotoras de Salud o quien haga sus veces autorizadas para operar en una o varias subregiones funcionales, podrán solicitar ante la Superintendencia Nacional de Salud, el retiro de la subregión o subregiones funcionales que consideren, dentro del término de un (1) año contado desde la expedición de la actualización de la autorización de funcionamiento de que trata la presente resolución, siempre y cuando hayan operado el aseguramiento en salud de forma continua por un (1) año en alguno de los municipios que hacen parte de la subregión funcional de la cual desean retirarse. Dicha solicitud será resuelta por la Superintendencia Nacional de Salud en un plazo no mayor a tres (3) meses, contados a partir del cumplimiento de los requisitos mínimos que se enuncian a continuación:
1. Documento de solicitud, suscrito por el representante legal o la persona autorizada para el efecto, donde se explique la motivación y causas de la no continuidad en la subregión o subregiones funcionales.
2. Acta de la asamblea general de accionistas, socios, asociados o el órgano social competente de la entidad de acuerdo con sus estatutos sociales, en la que se evidencie la aprobación de la solicitud.
3. Estatutos vigentes de la entidad.
4. La relación por subregión funcional del número total de afiliados, de acuerdo con la estructura que establezca la Superintendencia Nacional de Salud.
5. Plan de pagos de las obligaciones generadas por la prestación de servicios de salud, indicando la fuente de los recursos y los plazos según los acuerdos de pagos establecidos con los prestadores de servicios de salud y proveedores de tecnologías en salud.
6. Copia de los acuerdos de pago suscritos con la red de prestadores de servicios de salud y proveedores de tecnologías en salud, los cuales deben estar alineados con el plan de pagos.
7. Soportes de haber informado su intención de retiro de la subregión funcional a las entidades territoriales respectivas (departamentales, distritales y municipales) y a sus afiliados, aclarando que el retiro está sujeto a la decisión de la Superintendencia Nacional de Salud.
PARÁGRAFO 1. La Superintendencia Nacional de Salud podrá requerir la información adicional que estime necesaria para resolver la solicitud.
PARÁGRAFO 2. El término previsto en el presente artículo aplica únicamente para el proceso de territorialización del aseguramiento en salud, en el marco de implementación del Decreto 0858 de 2025, sin que se extienda a otros trámites o procedimientos de retiro que adelante la Superintendencia Nacional de Salud.
PARÁGRAFO 3. En caso de que la Superintendencia Nacional de Salud acepte el retiro de que trata el presente artículo, el Ministerio de Salud y Protección Social junto con la Administradora de los Recursos del Sistema General de Seguridad Social en Salud - ADRES, adelantarán el proceso de asignación de afiliados conforme a las reglas señaladas en este acto administrativo.
PARÁGRAFO 4. Durante el proceso de territorialización del modelo de salud preventivo, predictivo y resolutivo de que trata la presente resolución, no se podrán efectuar modificaciones a la capacidad de afiliación.
ARTÍCULO 6. TERRITORIALIZACIÓN DEL ASEGURAMIENTO EN EL MARCO DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. Las Entidades Promotoras de Salud o quien haga sus veces, deberán organizar su modelo de atención y prestación de servicios con base en el ámbito territorial de autorización determinado en subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, conforme a las disposiciones definidas por el Ministerio de Salud y Protección Social, en la presente resolución.
El modelo deberá responder a las prioridades de salud identificadas en el territorio, garantizando el acceso equitativo, oportuno, continuo, suficiente, resolutivo y de calidad a los servicios y tecnologías en salud, y articularse con los actores institucionales, sociales y comunitarios a través de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
Las Entidades Promotoras de Salud o quien haga sus veces deberán disponer de recursos humanos, físicos, tecnológicos y financieros adecuados a las características epidemiológicas, demográficas, sociales y culturales del territorio, y establecer procesos administrativos, logísticos y de comunicación que faciliten:
i) La gestión de las necesidades en salud de su población afiliada, y la provisión de servicios y tecnologías en salud;
ii) La interacción efectiva con las personas, familias, comunidades y organizaciones sociales;
iii) La respuesta oportuna y trazable a peticiones, quejas, reclamos, sugerencias, denuncias y requerimientos judiciales;
iv) La operación diferenciada para poblaciones priorizadas, grupos étnicos, rurales, dispersos o en condición de vulnerabilidad.
ARTÍCULO 7. CRITERIOS Y ESTÁNDARES PARA EL CUMPLIMIENTO DE LAS CONDICIONES DE AUTORIZACIÓN, HABILITACIÓN Y PERMANENCIA. Las Entidades Promotoras de Salud o quien haga sus veces, deberán demostrar su capacidad técnico-administrativa, científica, tecnológica, operativa y territorial, a través del cumplimiento permanente de los criterios y estándares definidos en el anexo técnico que hace parte integral de la presente resolución, en concordancia con lo establecido en el Modelo de Salud Preventivo, Predictivo y Resolutivo y la operación territorial del aseguramiento en subregiones funcionales para la Gestión Territorial Integral de la Salud Pública.
Dichos criterios y estándares constituyen condiciones mínimas obligatorias para garantizar el acceso efectivo, integrado, continuo, oportuno y de calidad a los servicios de salud, y asegurar la articulación de la entidad con los actores institucionales, sociales y comunitarios en el marco de las Redes Integrales e Integradas Territoriales de Salud (RIITS).
Los criterios y estándares definidos se encuentran organizados en componentes que corresponden a la operación territorial del aseguramiento en salud en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo. Estos componentes son los siguientes:
1. Gobierno organizacional, código de conducta y rendición de cuentas.
2. Gestión del riesgo.
3. Afiliación, novedades y libre elección en el Sistema General de Seguridad Social en Salud (SGSSS).
4. Reconocimiento de prestaciones económicas.
5. Atención al usuario.
6. Sistema de gestión de peticiones, quejas, reclamos, sugerencias, denuncias y tutelas.
7. Participación ciudadana y cultura de la seguridad social en salud.
8. Garantía de la prestación integral e integrada de los servicios y tecnologías en salud.
9. Gestión Territorial Integral en Salud Pública.
10. Acuerdos de voluntades y pago de tecnologías en salud y mecanismos de auditoría.
11. Gestión del talento humano con enfoque diferencial y territorial.
12. Tecnologías de información, interoperabilidad y sistemas de soporte para la operación territorial.
La autorización de funcionamiento actualizada tendrá una vigencia de tres (3) anos, contados a partir de la fecha de expedición del acto administrativo por parte de la Superintendencia Nacional de Salud, y será renovada previa verificación del cumplimiento de las condiciones de habilitación y permanencia establecidas en el anexo técnico que hace parte integral de la presente resolución.
PARÁGRAFO. La Superintendencia Nacional de Salud verificará el cumplimiento de los criterios y estándares para la autorización, habilitación y permanencia de la operación territorial del aseguramiento que se encuentran definidos en el anexo técnico que hace parte integral de esta resolución.
ARTÍCULO 8. GESTIÓN DEL RIESGO EN EL MARCO DEL MODELO DE SALUD PREVENTIVO, PREDICTIVO Y RESOLUTIVO. Las Entidades Promotoras de Salud o quien haga sus veces, realizarán la gestión del riesgo en la operación por subregiones funcionales para la Gestión Territorial Integral de la Salud Pública, en coherencia con el proceso del cuidado integral de la salud definido en el Modelo de Salud Preventivo, Predictivo y Resolutivo y las Redes Integrales, Integradas Territoriales de Salud - RIITS, bajo los principios de concurrencia y complementariedad. La gestión del riesgo deberá:
8.1 Fortalecer el proceso de cuidado integral de la salud, garantizando el acceso equitativo, continuo, oportuno, resolutivo y de calidad a los servicios de salud en el territorio, incorporando enfoques diferenciales, étnicos y de curso de vida, para mejorar los resultados en salud y la experiencia de los usuarios.
8.2. Fortalecer la capacidad institucional para gestionar de manera anticipada y predictiva los riesgos y oportunidades asociados al entorno social, epidemiológico, territorial y financiero, mediante políticas, procesos y metodologías de gestión que incluyan análisis del riesgo en salud, económico, operativo, entre otros.
8.3. Promover una cultura institucional basada en la autoevaluación, mejora continua, innovación, transparencia y rendición de cuentas, que fortalezca la gestión del aseguramiento en salud y su articulación con los prestadores, proveedores de tecnologías en salud y demás actores de la red integral e integrada territorial de salud.
8.4 Estimular una cultura organizacional centrada en el usuario, su familia y su comunidad, con calidad, transparencia, autorregulación, uso efectivo de la información y enfoque diferencia y territorial, promoviendo acciones del cuidado integral de la salud.
PARÁGRAFO. Las Entidades Promotoras de Salud o quien haga sus veces, deberán diseñar e implementar un modelo de atención en coordinación con las entidades territoriales departamentales, distritales, y municipales, orientado a la gestión de resultados en salud de su población afiliada, soportado en procesos, actividades, talento humano, infraestructura tecnológica, recursos físicos y financieros, articulado con las Redes Integrales e Integradas Territoriales de Salud (RIITS) y con los actores sociales y comunitarios. Este modelo debe evidenciar el cumplimiento de los criterios y estándares definidos en el anexo técnico que hace parte integral de la presente resolución.
ARTÍCULO 9. CUMPLIMIENTO DE LAS CONDICIONES DE HABILITACIÓN. Las Entidades Promotoras de Salud o quien haga sus veces, con autorización de funcionamiento actualizada dispondrán de un plazo de un (1) año, contado a partir de la expedición de dicho acto administrativo, para adaptar y ajustar su capacidad a las condiciones previstas.
El cumplimiento de los criterios y estándares para la habilitación de las Entidades Promotoras de Salud o quien haga sus veces será conforme a lo establecido en el anexo técnico que hace parte integral de la presente resolución.
La Superintendencia Nacional de Salud definirá el plan de seguimiento y verificación de las condiciones de que trata el presente artículo, priorizando y aplicando de manera diferenciada de acuerdo con la categoría y tipología de la subregión funcional para la Gestión Territorial Integral de la Salud Pública, conforme a la autorización de funcionamiento.
ARTÍCULO 10. AUTORIZACIÓN DE FUNCIONAMIENTO EN SUBREGIONES FUNCIONALES PARA LA GESTIÓN TERRITORIAL INTEGRAL PARA LA SALUD PÚBLICA. Las Entidades Promotoras de Salud o quien haga sus veces, que ya se encuentren operando el aseguramiento en salud, podrán solicitar ante la Superintendencia Nacional de Salud, la autorización de funcionamiento en una o varias de las subregiones funcionales para la gestión territorial integral en salud pública, una vez finalizado el plazo determinado en el artículo 5 del presente acto administrativo y se hayan resuelto las solicitudes de retiro por dicha Superintendencia.
La Superintendencia Nacional de Salud determinará los criterios a tener en cuenta para la solicitud y evaluación de este trámite, precisando que solo se autorizará el ingreso a una subregión funcional cuando se cumplan, de manera concurrente, las siguientes condiciones:
10.1 Aplicación de los criterios establecios <sic> de los numerales 3.1 y 3.2 del artículo 3 del presente acto administrativo.
10.2. Que la Entidad Promotora de Salud o quien haga sus veces, se encuentre autorizada previamente en una subregión funcional contigua a aquella donde solicita su ingreso, y que esta haga parte de la misma región funcional.
Cuando una Entidad Promotora de Salud o quien haga sus veces, pretenda iniciar operación del aseguramiento en salud en el Sistema General de Seguridad Social en Salud, la solicitud deberá efectuarse según lo dispuesto en el artículo 3 de la presente resolución con la totalidad de los criterios de autorización del anexo técnico que hacen parte de este acto administrativo.
ARTÍCULO 11. PROCEDIMIENTOS DE VERIFICACIÓN Y EVALUACIÓN. La Superintendencia Nacional de Salud verificará el cumplimiento de las condiciones de autorización, habilitación y permanencia por parte de las Entidades Promotoras de Salud o quien haga sus veces, en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo. Para tal efecto, programará las visitas y actividades de seguimiento y verificación respectivas, así como los cronogramas de evaluación, auditorías, requerimientos de información, o cualquier otra medida, conforme a la normatividad vigente y al anexo técnico que hace parte integral de la presente resolución.
La verificación se realizará con enfoque territorial, considerando el ámbito territorial de autorización de funcionamiento de cada Entidad Promotora de Salud o quien haga sus veces, y priorizando aquellas con alto riesgo en el desempeño de sus funciones o con medidas administrativas en curso.
PARÁGRAFO. En el marco de las acciones de inspección, vigilancia y control, la Superintendencia Nacional de Salud, implementará los mecanismos necesarios para la verificación y cumplimiento de lo dispuesto en el artículo 15 de la Ley 1122 de 2007, en virtud de que las Entidades Promotoras de Salud o quien haga sus veces no podrán contratar más del treinta por ciento (30%) del gasto en salud con sus propias Instituciones Prestadoras de Servicios de Salud (IPS), o con aquellas en las que tengan participación directa o indirecta, según los criterios que para tal fin establezca dicha Superintendencia.
ARTÍCULO 12. CONDICIONES FINANCIERAS Y DE SOLVENCIA. El seguimiento y la verificación del cumplimiento de las condiciones financieras, patrimoniales y de solvencia de las Entidades Promotoras de Salud o quien haga sus veces, se realizará conforme a lo dispuesto en la Sección 1 del Capítulo 2 del Título 2 de la Parte 5 del Libro 2 del Decreto 780 de 2016, Único Reglamentario del Sector Salud y Protección Social, y en las normas que lo complementen o modifiquen.
Estas condiciones serán evaluadas de manera integral y periódica por la Superintendencia Nacional de Salud, en articulación con el seguimiento al cumplimiento de las condiciones de habilitación y permanencia en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo.
ARTÍCULO 13. MONITOREO Y SEGUIMIENTO A LAS ENTIDADES PROMOTORAS DE SALUD O QUIEN HAGA SUS VECES. La Superintendencia Nacional de Salud consolidará, verificará y mantendrá actualizada la información relacionada con la autorización, habilitación, permanencia y operación territorial de las Entidades Promotoras de Salud o quien haga sus veces, en el marco del Modelo de Salud Preventivo, Predictivo y Resolutivo.
Para tal efecto, establecerá y gestionará un repositorio público que identifique como mínimo:
13.1 Las entidades con autorización nueva o actualizada, incluyendo la fecha de expedición, vigencia y código de identificación;
13.2 El ámbito territorial de autorización de cada entidad, incluyendo las subregiones funcionales donde esté autorizada;
13.3 Las entidades bajo medida administrativa que conserven su autorización, incluyendo su vigencia;
ARTÍCULO 14. VIGENCIA Y DEROGATORIA. La presente resolución rige a partir de su expedición y deroga la Resolución 497 de 2021.
PUBLÍQUESE Y CÚMPLASE
Dada en Bogotá, D. C., 17 OCT. 2025.
GUILLERMO ALFONSO JARAMILLO MARTÍNEZ
Ministro de Salud y Protección Social
MANUAL DE CRITERIOS Y ESTÁNDARES PARA LA AUTORIZACIÓN, HABILITACIÓN Y PERMANENCIA DE LAS ENTIDADES PROMOTORAS DE SALUD O QUIEN HAGA SUS VECES.
Componente 1. Gobierno organizacional, código de conducta y rendición de cuentas
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 1.1.1. Acredita su existencia y representación legal, mediante la inscripción del objeto social, reformas estatutarias y nombramientos de administradores y representantes legales, conforme a la normatividad vigente. | 1.1.1 Actualiza y documenta su información jurídica y patrimonial, en relación con las modificaciones y transformaciones que se generen en la entidad, como pueden ser, procesos de venta, reformas estatutarias, capitalizaciones o reorganizaciones, entre otros, garantizando la transparencia y legalidad de las operaciones, dando cumplimiento a la normativa vigente. | ||
| 1.1.2 Cuenta con un procedimiento documentado para evaluar a los candidatos a miembros de órganos sociales, de administración y de control, con base en criterios de idoneidad, experiencia, y verificación de Inhabilidades o incompatibilidades. | 1.1.2. Demuestra la aplicación efectiva del procedimiento para evaluación de tos miembros que conforman los órganos sociales, de administración y de control, de acuerdo con la naturaleza jurídica de la entidad. | ||
| 1.1. Estatutos y organización de la entidad. | 1.1 3. Cuenta con una estructura organizativa clara y funcional, con perfiles definidos y alineados con las funciones y procesos del aseguramiento territorial en salud. | 1.1.3. Demuestra el funcionamiento de la estructura organizacional establecida, conforme a los estatutos, reglamentos internos y principios de gobernanza participativa. | 1.1.1 Garantiza el cumplimiento a los criterios y estándares de Gobierno organizacional, código de conducta y rendición de cuentas. |
| 1.1.4. Ejecuta controles en la torna de decisiones del máximo órgano social y de administración, para garantizar la no desviación en el uso de los recursos públicos asignados al aseguramiento en salud. | |||
| 1.1.5 Cuenta con comités funcionales activos (riesgos, contraloría interna, buen gobierno, conducta, entre otros) conformado de acuerdo con sus estatutos sociales. Asimismo, demuestra el seguimiento a los compromisos e indicadores mediante tableros de control y evidencia objetiva | |||
| 1.1.6. Implementa acciones de mejora para atender oportunamente los hallazgos de auditorías internas, externas y revisoría fiscal, y demuestra el seguimiento al plan de mejora implementado, con información documentada. | |||
| 1.2. Gobierno Organizacional y Código de Conducta | 1.2.1 Dispone de un Código de Conducta y Buen Gobierno aprobado por el órgano competente, orientado a garantizar los derechos de las diferentes partes interesadas, incluidos los usuarios del sistema de salud, estableciendo políticas de transparencia en la gestión, como son (revelación de la información, anticorrupción, antilavado, entre otros). | 1.2.1. Implementa, promueve y evalúa el cumplimiento del código de Conducta y Buen Gobierno a través de mecanismos de seguimiento verificadles (comités de gobierno corporativo, tableros de control, informes periódicos, entre otros). | |
| 1.2.2. Define e implementa una política institucional para garantizar el acceso público, actualizado y comprensible a la información relevante por parte de usuarios, órganos de gobierno, entes de control y comunidad. | 1.2.2 Evidencia la actualización, disponibilidad y efectividad de los mecanismos y herramientas destinados a la implementación de la Política General de Revelación de Información y Transparencia, garantizando que los usuarios, entes de control y órganos de gobierno organizacional accedan de manera oportuna, clara y sencilla a la información institucional relevante. | ||
| 1.3. Rendición de cuentas. | 1.3.1 Cuenta con una política institucional y una metodología participativa para la rendición de cuentas a la ciudadanía, adoptada por los órganos de dirección. | 1.3.1. Demuestra la implementación y funcionamiento de la política de rendición de cuentas, a través de los medios y herramientas (videos institucionales, sitios web. entre otros) que incluya entre otros aspectos, los resultados de la evaluación de las redes integrales e integradas territoriales contratadas, demostrando la participación de las asociaciones de usuarios o los representantes de la población afiliada, entidades de control. órganos de gobierno organizacional y actores del sistema. | |
Componente 2. Gestión del riesgo
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 2.1. Gestión del riesgo de la entidad. | 2.1.1. Diseña un sistema integral de de<sic> gestión del riesgo, bajo el proceso del cuidado integral de la salud que identifique, valore, controle, evalúe y mitigue los riesgos asociados al aseguramiento en salud. | Muestra los resultados del ciclo de gestión de riesgos a nivel territorial (regiones funcionales, departamentos, distritos y subregiones funcionales) consolidado, con periodicidad semestral y evaluación anual en análisis comparativo. El análisis debe incluir como mínimo la evaluación de los riesgos operativo, SARLAFT, de mercado, de liquidez, reputacional, salud, fallas en el mercado de salud, actuarial. de crédito y de grupo y los demás a los que se encuentre expuesta en el desarrollo de sus operaciones. Debe incluir: a) Identificación y evaluación periódica de los riesgos inherentes, residuales y netos globales; b) Establecimiento de las causas, efectos potenciales y la interacción; c) Valoración de la frecuencia y severidad, la probabilidad de ocurrencia e impacto; d) Resultados de las estrategias de mitigación aplicadas, a través de mediciones concretas (en herramienta metodológica y tablero de control); e) Implementación de procedimientos de retroalimentación y mejoras. f) Demuestra el funcionamiento de dependencias que ejecutan funciones claramente establecidas las cuales responden a los propósitos institucionales en términos de administración de riesgos. | 2.1.1 Evidencia el funcionamiento del sistema integral de gestión de riesgo de forma continua en coherencia con el cumplimiento de las funciones del aseguramiento. |
| 2.1.2 Documenta una estructura orgánica para la administración del Sistema Integral de Gestión de Riesgos en la entidad, que incluya entre otros: a) Documento de funciones o manual de funciones/cargos con el detalle de funciones y responsabilidades de la estructura orgánica definida para cada tipo de riesgo o de la unidad integral de riesgos, Documento que contenga las inhabilidades, impedimentos y sanciones aplicables a los cargos que ejecutan la administración del Sistema de Riesgos en la entidad. c) Documento de competencias que contenga los perfiles de las personas que pueden ejecutar la administración del Sistema de Riesgos en la entidad. | 2.1.2. Evidencia la implementación de políticas procesos y procedimientos y evalúa el cumplimiento de los mismos, identificando áreas de mejora. | ||
| 2.1.3 Documenta procesos y procedimientos de cada uno de los sistemas de riesgos que se deben implementar en la entidad (riesgo operativo. riesgo SARLAFT, riesgo de mercado, riesgo de liquidez, riesgo reputacional. riesgo de salud, riesgos de fallas en el mercado de salud, riesgo actuarial, riesgo de crédito, riesgo de grupo). | 2.1.3. Expone y evidencia la herramienta tecnológica, metodología. Fichas de indicadores, definición de mediciones y rangos de categorización y tablero de control, dispuestos por el asegurador para desarrollar el ciclo de Gestión de Riesgos. | ||
| 2.1.4 Disponer de una infraestructura tecnológica y los sistemas necesarios para garantizar el funcionamiento efectivo, eficiente y oportuno del Sistema Integrado de Gestión de Riesgos. . | 2.1.4. Evidencia que las políticas de capacitación funcionan y se cumplen y realiza la medición de la eficacia realizando los ajustes necesarios para asegurar que se cumplan los objetivos propuestos. | ||
| Establece lineamientos para que el personal vinculado tenga conocimiento de los productos y líneas de negocio que tenga la Entidad, además de las políticas, manuales, procedimientos administrativos y operativos asociados a cada uno de los Subsistemas de Administración de Riesgos. | |||
| 2.2. Cuidado integral de la salud. | 2.2.1 Documenta un modelo de atención en salud en el marco del modelo de salud preventivo, predictivo y resolutivo, que incluya los procedimientos para disponer de: a) Caracterización a nivel subregional funcional, de la población que se pretende asegurar, por perfil etario, grupo de riesgo, entre otros aspectos; armonizado con los análisis participativos de situación de salud municipales y departamentales. b) Estimación de las necesidades de salud de la población por grupo de riesgo, a nivel subregional funcional. c) Cálculo e identificación de suficiencia de la oferta de servicios de salud disponibles a nivel subregional funcional. d) Planea la realización de acuerdos de voluntades, modelos de contratación y pagos en las relaciones asegurador-prestador y proveedor, de acuerdo con la normatividad vigente, e) Estrategias de articulación y coordinación de respuestas integrales con otros agentes alrededor de prioridades en salud de los territorios. f) Los mecanismos para el monitoreo de procesos y evaluación de los resultados en salud. f) La descripción del sistema de información para soportar la gestión del riesgo en salud. h) Las estrategias, métodos y procedimientos para actualizar la planeación y análisis del riesgo en salud de la población. | 2.2.1. Demuestra los resultados de la implementación y evaluación del modelo de salud a nivel del ámbito territorial de funcionamiento autorizado, evidenciando trazabilidad, gestión efectiva, seguimiento a los resultados en salud, de acuerdo con las metas normativas o establecidas en los comités de gestión, relacionadas con: Prestación de servicios de salud efectiva; Vigilancia en salud pública; Calidad. Relación asegurador-prestador, entre otros, implementando controles para la mejora de los resultados. | |
| 2.2.2 Cuenta con un plan de implementación del modelo de atención en salud que asegure su operación dentro de los 12 meses posteriores a la autorización de funcionamiento en el ámbito territorial de subregiones funcionales. | 2.2.2 Evidencia el cumplimiento de las responsabilidades de la EPS de acuerdo con lo definido en el Decreto 441 de 2022, o el que lo modifique o sustituya. El análisis se deberá realizar de forma semestral y anual, comparativo. | ||
| 2.2.3 Realiza el cálculo de las necesidades en salud por grupo de clasificación de riesgo, discriminando las atenciones según curso de vida (promoción, prevención, diagnóstico, tratamiento, rehabilitación y cuidados paliativos) para la garantía del derecho a la salud de las personas, familias y comunidades. Adicionalmente, incluye la evaluación de la calidad de la atención en la prestación de los servicios de salud, a partir de la estimación del acceso efectivo, integralidad, continuidad y resolutividad de la respuesta en salud. | 2.2.3. Documenta la implementación. evaluación y actualización del Modelo de Atención en salud a través de una metodología analítica estructurada que permita caracterizar, clasificar, monitorear y evaluar integralmente el riesgo en salud de la población afiliada. El monitoreo y evaluación del modelo deberá estar desarrollado en una herramienta tecnológica o tablero de control que facilite la interpretación mediante semaforización y apoyar la toma de decisiones en los comités de gestión de riesgo. Dicha metodología deberá incluir, como mínimo: a) La clasificación de la población afiliada en categorías de diagnóstico, riesgo en salud o necesidad de atención, con el propósito de conformar cohortes o grupos homogéneos, que sirvan de base para la planeación territorial, la definición de prioridades en salud y la adopción de protocolos diferenciados de atención, incluyendo a la población potencialmente sana, b) El cálculo de las necesidades en salud por grupo de clasificación del riesgo, discriminando las acciones según curso de vida y el acceso efectivo y de calidad a los servicios de salud y la integralidad. continuidad y resolutividad de la respuesta en salud desde la promoción de la salud, la prevención de la enfermedad, el diagnóstico, el tratamiento, la rehabilitación y los cuidados paliativos para la garantía del derecho a la salud de las personas, familias y comunidades. c) La estrategia de organización que permita planificar y estructurar la contratación de servicios y tecnologías en salud, diferenciando el nivel primario del nivel complementario de atención, de acuerdo con la oferta de servicios disponible en la subregión funcional. El modelo deberá considerar las modalidades de pago y los acuerdos de voluntades requeridos, incorporar los códigos CUPS y CUM, IUM correspondientes, e integrar la información financiera de los contratos en cada periodo, con trazabilidad territorial y por nivel de atención. d) El seguimiento a la prestación efectiva, integral e integrada de los servicios y a la entrega de tecnologías en salud, en todas las fases del cuidado, articulado con la información de prestadores. proveedores, reserva técnica, facturación, cuentas médicas y procesos de contratación. e) Un sistema para mantener actualizada la nota técnica producto de la construcción conjunta con PSS y PTS y presenta evidencia de dicha concertación. Además, debe permitir el análisis de la gestión del riesgo en salud y financiera, evaluando la relación entre el ingreso operacional y el costo médico, utilizando agrupadores clínicos y administrativos, e integrando un tablero de control con indicadores como uso, frecuencias, intensidad, costos per cápita, costos por procedimiento y costos por grupo diagnóstico. La metodología deberá permitir un análisis desagregado a nivel de afiliado, grupo diagnóstico y unidad territorial (regiones funcionales, departamentos, distritos, subregiones funcionales y municipios), así como un análisis consolidado nacional, con información mensual, acumulada y comparativa. | ||
Componente 3. Afiliación, novedades y libre elección en el Sistema General de Seguridad Social en Salud (SGSSS)
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 3.1. Afiliación y reporte de novedades (OT) | 3 11. Cuenta con procesos y procedimientos documentados para la afiliación, el reporte de novedades y el seguimiento a los aportes. | 3.1.1. Demuestra en la base de datos de afiliación la resolución oportuna de novedades, el seguimiento a la mora, la compensación y la liquidación mensual de afiliados, garantizando la actualización permanente de la información en sus sistemas de información propios, ante la información disponible para prestadores y proveedores y. ante la BDUA. | 3.1.1 Garantiza el principio de libre elección para la afiliación, traslado, movilidad y retiro de los afiliados, así como la aplicación del principio de equidad en el acceso, sin restricciones derivadas del estado de salud, condición de vulnerabilidad o nivel de riesgo del afiliado. |
| 3.2. Estrategias para prevenir la selección adversa de riesgos | 3.2.1 Dispone de políticas institucionales y mecanismos operativos que impidan la selección de riesgos en salud. | 3.2.1. Documenta estrategias que eviten la incorporación selectiva de afiliados con menor riesgo, la exclusión o disuasión de afiliados con mayor riesgo, y la suplantación de afiliados, aplicables en los procesos de afiliación, traslado, movilidad y retiro, incluyendo los procedimientos registrados en el Sistema de Afiliación Transaccional (SAT). | |
| 3.3. Garantía del derecho a la libre elección | 33.1. Documenta las estrategias de información, comunicación, educación y participación que garanticen el derecho a la libre elección del afiliado entre aseguradores y elección de los prestadores de servicios de salud. | 3.3.1. Implementa mecanismos accesibles y actualizados que permitan a los afiliados ejercer su derecho a la libre elección de asegurador y de prestador del nivel primario de atención en los términos previstos en la normatividad vigente. Esto incluye la habilitación de canales físicos, virtuales y aplicativos. con rutas claras de navegación y contenido comprensible para toda la población. | |
Componente 4, Reconocimiento de prestaciones económicas
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 4.1. Procesos y gestión del reconocimiento de prestaciones económicas | 4.1.1. Cuenta con procesos y procedimientos documentados para el reconocimiento y pago de prestaciones económicas, que incluyan estrategias de capacitación al talento humano y mecanismos de información clara y oportuna a los afiliados y aportantes. | 4.1.1. Garantiza la trazabilidad integral del proceso, desde la radicación hasta el pago efectivo. permitiendo la consulta actualizada del estado del trámite por parte de los aportantes, mediante plataformas accesibles. | 4.1.1 Garantiza el reconocimiento y pago oportuno de las incapacidades por enfermedad general y de las licencias de paternidad y maternidad acorde con los requisitos establecidos en la normatividad vigente. |
| 4.1.2 Establece el proceso para el cumplimiento de los plazos normativos para el reconocimiento y pago de incapacidades por enfermedad general y licencias de paternidad y maternidad, de conformidad con los requisitos legales vigentes. | 4.1.2. Demuestra el cumplimiento de los tiempos establecidos, mediante indicadores de oportunidad, frecuencia y evolución del proceso, con análisis de resultados semestral. | ||
| 4.1,3 Establece procesos de auditoría interna y control de calidad sobre el reconocimiento de Incapacidades por enfermedad general y licencias de paternidad y maternidad. que permitan prevenir errores, inconsistencias o pagos indebidos. | 4.1.3. Evidencia la aplicación de acciones correctivas y de mejora derivadas de los hallazgos de auditoría, con trazabilidad de su cierre. | ||
Componente 5. Atención al usuario
| Estándares | Criterios | ||
| Autorización | Habilitación | Autorización | |
| 5.1. Atención al usuario a través de canales múltiples e integrados | 5.1.1. Establece los canales de atención al usuario y las herramientas dispuestas para su implementación, incluyendo el flujo operativo entre canales, en cumplimiento de las disposiciones normativas vigentes. La atención al usuario debe contar con enfoque diferencial para grupos étnicos, población en situación de vulnerabilidad, ámbitos territoriales rurales y especiales. Con el fin de garantizar el acceso a toda la población afiliada. | 5.1.1. Demuestra la efectividad de los canales de atención mediante indicadores de resolución oportuna y pertinente de requerimientos. Evalúa el funcionamiento de: Línea gratuita nacional 24/7 Página web institucional (información de red. derechos, trámites y canales) Oficinas de atención presencial y/o virtual Aplicativos móviles y medios electrónicos Los canales deben facilitar el acceso, reducir barreras y estar adaptados a las características territoriales | 5.1.1 Evidencia la disponibilidad permanente y continua de canales de atención en el ámbito territorial autorizado |
| 5.1.2 Evidencia los resultados del sistema de atención al usuario mediante el análisis de indicadores de oportunidad, satisfacción, número de requerimientos resueltos, tiempos de respuesta y mejoras implementadas. Debe incluir: Tableros de control institucionales Análisis territorial (regional funcional. departamentos, distritos, subregional funcional, municipios) y consolidado nacional Rutas de mejora y mecanismos de retroalimentación desde la experiencia del usuario. | |||
| 5.2. Red de oficinas y puntos de atención al usuario | 5.2.1. Documenta la red de oficinas y puntos de atención al usuario, especificando la ubicación geográfica, cobertura territorial, modalidad de atención (presencial, virtual. telefónica. etc.), horarios de atención y capacidad instalada. Garantiza la disponibilidad y funcionamiento efectivo de canales de atención física y remota, adecuados a las condiciones territoriales, demográficas y tecnológicas de la población afiliada. | 5.2.1. Demuestra la disponibilidad de canales de atención (Oficinas de atención al usuario físicas, no presenciales, virtuales, canales digitales, entre otros)) que garanticen la comunicación permanente y oportuna para el usuario y la entidad. | |
Componente 6. Sistema de gestión de peticiones, quejas, reclamos, sugerencias, denuncias y tutelas
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 6.1.1. Cuenta con procesos y procedimientos estandarizados para la recepción, análisis, trámite y solución de las PQRSD, a través de todos los canales de atención dispuestos, en cumplimiento de la normatividad vigente. | 6.1.1. Demuestra la implementación de una metodología que asegure la trazabilidad del ciclo de atención de las solicitudes, incluyendo responsables. tiempos de respuesta, retroalimentación y análisis por territorio. Debe incluir tableros de control e indicadores de gestión y resultado, con análisis territorial y consolidado nacional. | ||
| 6.1. Sistema estandarizado de gestión de PQRSD (Peticiones, Quejas, Reclamos, Sugerencias y Denuncias). | 6.1.2. Cuenta con un sistema de evaluación periódica y mejora continua del proceso de gestión de PQRSD | 6.1.2. Dispone de un sistema de información funcional e interoperable para la gestión de las PQRSD, conforme a los lineamientos de la Superintendencia Nacional de Salud, que incluya, como mínimo: a) Fecha de radicación, b) Canal de recepción. c) Motivo de la solicitud. d) Antecedentes o recurrencia, e) Sentido de la respuesta, f) Responsable del trámite, g) Fecha de respuesta, h) Evaluación de oportunidad, i) Fecha de comunicación al usuario, j) Medio utilizado para comunicar la respuesta. k) Clasificación por riesgo vital (con riesgo / sin riesgo de vida). | 6.1.1 Demuestra la integración del sistema con los canales de atención, asegurando acceso, trazabilidad y control por parte de los usuarios, los entes de control y los órganos internos de gobierno. |
| 6.2.1. Cuenta con procesos y procedimientos para el registro, seguimiento, análisis y resolución efectiva de requerimientos judiciales, conforme a la normatividad vigente. | 6.2.1. Evidencia la atención oportuna y efectiva de las órdenes judiciales, con trazabilidad clara del cumplimiento, análisis del riesgo y documentación de cada caso. El proceso debe incluir indicadores de gestión, resultado y tableros de control con enfoque territorial subregional, regional y nacional. | ||
| 6.2. Sistema estandarizado de la gestión de requerimientos judiciales: tutelas, incidentes de desacato y sanciones. | 6.2.2. Dispone de un sistema de trazabilidad para las tutelas y demás requerimientos judiciales. El sistema deberá registrar, como mínimo: a) Fecha de radicación, b) Motivo de la tutela, c) Fecha y sentido del fallo de primera y segunda instancia, d)Fecha de cumplimiento del fallo, e) Existencia de incidentes de desacato, f) Clasificación por tipo de tecnología (PBS/No PBS), g) Clasificación por continuidad de la prestación (continua/no continua), h) Clasificación por cohorte o grupo de riesgo | 6.2.2. Demuestra la implementación y evaluación del procedimiento para el seguimiento. análisis y resolución de las órdenes judiciales. El sistema deberá registrar, como mínimo: a) Fecha de radicación. b) Motivo de la tutela, c) Fecha y sentido del fallo de primera y segunda instancia, d) Fecha de cumplimiento del fallo, e) Existencia de incidentes de desacato, f) Clasificación por tipo de tecnología (PBS/No PBS), g) Clasificación por continuidad de la prestación (continua/no continua), h) Clasificación por cohorte o grupo de riesgo | 6.2.1 Garantiza el análisis, seguimiento y mejora continua en la gestión judicial. Así como la articulación con los sistemas de atención al usuario, PQRD y modelo de gestión del riesgo. |
Componente 7. Participación ciudadana y cultura de la seguridad social en salud
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 7.1. Mecanismos de participación ciudadana | 7.1.1. Define una estrategia para promover la participación ciudadana, articularse con asociaciones de usuarios y establecer procesos y procedimientos para el ejercicio efectivo de la participación ciudadana y la rendición de cuentas. | 7.1.1. Muestra los resultados de la implementación de la estrategia, que incluye: Actividades realizadas, Requerimientos tramitados, Espacios de participación habilitados. Mecanismos de retroalimentación y ajuste de las estrategias Evidencia del uso de los resultados para la toma de decisiones | 7.1.1 Evidencia el resultado de las estrategias implementadas para fortalecer la participación ciudadana y el impulso de la cultura de la seguridad social en salud. |
| 7 1.2 Planea las acciones dirigidas a fomentar la conformación y fortalecimiento de asociaciones de usuarios, veedurías y alianzas territoriales. | 7.1.2. Evidencia el acompañamiento técnico, la convocatoria, inscripción y funcionamiento de estos espacios y su articulación con los Comités de Participación Social y tas RIITS. | ||
| 7.1.3. Ejecuta de forma periódica procedimientos de convocatoria, facilitación y garantía de los mecanismos de participación, en concordancia con la normatividad vigente, garantizando la inclusión de diversos grupos poblacionales. | |||
| 7.1.4. Garantiza el acceso oportuno, claro y comprensible a la información pública requerida por asociaciones de usuarios y ciudadanos, para el ejercicio del control social. | |||
| 7.2. Impulso a la cultura de la seguridad social en salud | 7.2.1. Diseña estrategias pedagógicas para fortalecer la cultura de la seguridad social en salud, con enfoque diferencial, territorial y por curso de vida. | 7.2.1. Evidencia la implementación y cobertura de las estrategias pedagógicas, incluyendo contenidos, medios, frecuencia, públicos objetivo y resultados obtenidos. Incluye acciones en entornos comunitarios, educativos, laborales y digitales. | |
Componente 8. Garantía de la prestación integral e integrada de los servicios y tecnologías en salud
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 8.1. Prestación integral e integrada de servicios y tecnologías en salud | 8.1.1 Establece procesos y procedimientos para la autorización sin intermediación del afiliado, acceso efectivo y de calidad a los servicios de salud y la integralidad, continuidad y resolutividad de la respuesta en salud. | 8.1.1. Demuestra que ha establecido e implementado procesos estandarizados y articulados que garanticen la autorización oportuna (en los casos que requieran autorización) sin intermediación del afiliado y el acceso efectivo a los servicios y tecnologías en salud requeridos por sus afiliados desde el nivel primario hasta el nivel complementario de atención. Estos procesos deben asegurar que la atención sea integral (es decir, que cubra todas las dimensiones del cuidado en salud), continua (sin interrupciones injustificadas entre niveles de atención), y resolutiva (con capacidad para resolver adecuadamente los problemas de salud planteados). La respuesta en salud debe sustentarse en evidencia técnica y criterios de calidad, pertinencia y oportunidad. | 8.1.1 Cumplimiento de los estándares en prestación efectiva de servicios y tecnologías en salud relacionados con los indicadores de oportunidad y calidad, indicadores de entrega en medicamentos e insumos, referencia y contrareferencia; observados en los resultados del tablero de control o las herramientas de seguimiento y control a la prestación o provisión efectiva. |
| . | 8.1.2. Implementar un sistema de información robusto de evaluación periódica (al menos trimestral, semestral y anual) que permita medir el desempeño de los procesos de autorización y prestación integral e integrada de servicios y tecnologías en salud. Este sistema debe contemplar la formulación, seguimiento y aprobación de planes de mejora continua, con base en indicadores de calidad, oportunidad y satisfacción del usuario. El asegurador debe disponer de tableros de control semaforizados y herramientas de seguimiento que permitan evaluar por prestador o proveedor y territorio la efectividad en la respuesta a la demanda real. | 8.1.2 Demuestra implementación del trámite de autorizaciones con sus PSS y PTS. sin intermediación del afiliado. | |
| 8.1.3 Establece una metodología para caracterizar y evaluar las necesidades en salud de sus afiliados en el territorio. | 8.1.3 Cuenta con una metodología que le permita identificar, organizar, cuantificar, valorar y monitorear la demanda efectiva en salud de su población afiliada. Esta metodología debe integrar información proveniente de los prestadores de servicios y proveedores de tecnologías en salud, desagregada por niveles territoriales (regional, departamental, distrital, subregional y municipal) y consolidada a nivel nacional. Debe contemplar la definición y seguimiento de indicadores de gestión y de resultado, y estar soportada por sistemas de información interoperables. | 8.1.3 Evidencia cumplimiento del ordenamiento legal frente a los casos en los cuales se ha eliminado la autorización de servicios de salud. i | |
| 8.1.4. Establece mecanismos para garantizar los derechos diferenciales en materia de copagos y cuotas moderadoras de grupos de población exceptuada del pago y la aplicación de los montos máximos permitidos. | 8.1.4. Implementa mecanismos efectivos para garantizar que los grupos de población exceptuados del pago de copagos y cuotas moderadoras no sean objeto de cobros indebidos. Estos mecanismos incluyen la parametrización de bases de datos, auditorías contractuales a los prestadores y proveedores, supervisión de la ejecución de acuerdos de servicios, y sistemas de información que permitan hacer trazabilidad y control a la aplicación de los montos máximos permitidos por usuario. | ||
| 8.1.5 Planifica actividades de supervisión del cobro de cuotas moderadoras y copagos. | 8.1.5. Demuestra que realiza un control efectivo, continuo y documentado al cobro de cuotas moderadoras y copagos, garantizando su pertinencia conforme al marco normativo y la protección de derechos. Esto implica el análisis de la información reportada por prestadores y proveedores, la implementación de herramientas que informen a usuarios y prestadores y proveedores sobre los cobros permitidos, y la evaluación periódica de las bases de datos contractuales, con acciones correctivas en caso de incumplimiento. | ||
| 8,2. Redes Integrales e Integradas Territoriales de Salud. | 8.2.1. Describe el proceso de conformación y operación de la Red Integral e Integrada Territorial de Salud (RlITS). bajo el liderazgo de las entidades territoriales departamentales y distritales, de conformidad con los lineamientos y la normatividad vigente. | 8.2.1. Evidencia la conformación y operación de Redes Integrales e Integradas Territoriales de Salud (RlITS), en el ámbito territorial de autorización de funcionamiento, que respondan a las necesidades reales de atención en salud de la población afiliada. La red debe estructurarse conforme al modelo de salud vigente, considerando las necesidades en salud y la oferta disponible. La conformación debe asegurar disponibilidad, oportunidad y suficiencia de los servicios, incluyendo la continuidad de la prestación en el nivel primario y complementario de atención de conformidad con los lineamientos y normatividad vigente. | 8.2.1 Cuenta con una red integral e integrada territorial, organizada y operativa de prestadores de servicios de salud y proveedores de tecnologías en salud, que aseguran el acceso oportuno, continuo, resolutivo, equitativo y de calidad a los servicios y tecnologías en salud requeridos por la población afiliada |
| 8.2.2 Presentar evidencia periódica (semestral y anual) que demuestre el desempeño efectivo de su red. valorando indicadores como oportunidad. accesibilidad, pertinencia, continuidad, seguridad del paciente y eficiencia en el uso de recursos. Esta evidencia debe incluir análisis por prestador de servicios de salud y territorio sobre la cobertura de intervenciones individuales. Ejecución de ordenamientos médicos, desempeño contractual (facturación, pagos y cumplimiento), y resultados en indicadores de calidad y vigilancia epidemiológica. | |||
| 8.2 3 Deberá contar con un proceso técnico y operativo para la revisión y ajuste de su red de prestación, en los niveles subregional, regional y nacional, fundamentado en la evaluación continua de su efectividad y en la identificación de barreras de acceso derivadas de PQRSD. acciones de tutela o fallos reiterados en la atención. Este proceso deberá garantizar la adopción de medidas correctivas orientadas a mantener la capacidad resolutiva y la prestación equitativa, oportuna y continua de los servicios de salud. | |||
| 8.2.4 Deberá garantizar que al menos el 60 % de la contratación de servicios de salud se realice con Empresas Sociales del Estado (ESE) habilitadas en el ámbito territorial de la subregión funcional correspondiente, siempre que exista capacidad resolutiva, articulando dichos servicios dentro de las RIITS y con criterios de calidad, oportunidad y eficiencia. | |||
| 8.3. Proceso de referencia y contrarreferencia en el marco de las Redes Integrales e Integradas Territoriales de Salud. | 8.3.1. Establece el proceso de referencia y contrarreferencia como un conjunto articulado de procedimientos, actividades técnicas y administrativas, que asegure la continuidad, integralidad y calidad de la atención en salud de los afiliados, en el marco de la organización y operación de las Redes Integrales e Integradas Territoriales de Salud - RIITS. | 8.3.1. Implementa y mantiene actualizados los procesos y procedimientos de referencia y contrarreferencia, con asignación clara de responsabilidades entre la EPS, los prestadores y demás actores de la red. Estos procesos deben estar integrados funcionalmente a las RIITS, y garantizar que el traslado de pacientes o ayudas diagnósticas se realice con oportunidad, seguridad y resolutividad, conforme a las necesidades clínicas de los usuarios. | 8.3.1 Cuenta con un proceso debidamente diseñado, organizado y documentado, articulando todos los servicios de salud de la RIITS, y adoptando las medidas necesarias para garantizar el traslado oportuno, el ingreso efectivo al prestador receptor, y la respuesta clínica correspondiente según el nivel de complejidad requerido. |
| .3.2. Implementa mecanismos efectivos de trazabilidad que aseguren el seguimiento clínico y administrativo de los usuarios referidos y contrarreferidos. especialmente aquellos clasificados en cohortes de riesgo. Estos mecanismos deben prevenir la pérdida de continuidad, garantizar la completitud de la atención y permitir la recuperación ágil de la información sobre la atención prestada. | |||
| 8.3.3. Dispone de canales de comunicación permanentes (2417), interoperables y eficaces que permitan: (i) la coordinación entre los actores de las RIITS, (li) la atención oportuna de situaciones críticas en el proceso de referencia y contrarreferencia, y (iií) la información adecuada y continua a los afiliados sobre el estado de su remisión o contrarreferencia, incluyendo medios digitales y físicos. | |||
Componente 9. Gestión Territorial Integral en Salud Pública
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 9.1. Planeación integral para la salud. | 9.1.1 Se alinea y vincula con las acciones del Plan Territorial de Salud que en el marco de sus competencias aportan en la transformación de las problemáticas y necesidades sociales en salud identificadas en el territorio. | 9.1.1. Implemento estrategias y actividades que le permitan aportar en la transformación de las problemáticas y necesidades sociales en salud identificadas en el territorio, considerando los análisis participativos de situación de salud, el análisis sociodemográfico y de riesgo de su población afiliada donde se encuentre autorizado su funcionamiento. | 9.1.1 Evidencia la prestación efectiva y el cumplimiento de las metas trazadas en cada ámbito territorial de funcionamiento, respecto a las atenciones en salud de tipo individual – incluyendo la valoración integral, la detección temprana, la protección especifica y la educación para la salud–, así como el cumplimiento de los compromisos derivados del análisis de los eventos de salud pública, asegurando la articulación operativa entre la atención individual y las acciones colectivas de vigilancia y respuesta territorial. |
| 9.2. Ejecución de intervenciones individuales de promoción y mantenimiento de la salud | 9.2.1 Realiza la planeación de las intervenciones individuales de promoción y mantenimiento de la salud en el marco del plan de cuidado primario y las metas trazadas para su población afiliada. | 9.2.1. Evidencia que ejecuta, en todos los territorios donde tiene funcionamiento autorizado, las atenciones individuales en salud de promoción y mantenimiento de la salud, con enfoque de curso de vida, garantizando valoración integral, detección temprana, protección especifica y actividades de educación. Debe demostrar cumplimiento de las metas trazadas y su articulación con la RIITS. | |
| 9.3. Vigilancia en Salud pública | 9.3.1 Define una metodología de auditoría del proceso de vigilancia en salud pública en su red integral e integrada territorial de prestación de servicios de salud. | 9.3.1 Aplica una metodología de auditoria para el seguimiento a las funciones de vigilancia en salud pública en su red integral e integrada territorial de prestación de servicios de salud, con evidencia documentada de hallazgos, análisis, planes de mejora y resultados, incluyendo unidades de análisis, COVES u otros espacios definidos en el territorio. Todo esto en el marco de sus competencias establecidas en la normativa vigente. | |
| 9.3.2. Cuenta con procedimientos claros para cumplir con las funciones que le corresponden en el marco del Sistema de Vigilancia en Salud Pública, conforme a lo establecido en la normatividad vigente, incluyendo la recolección, análisis. reporte y respuesta a los eventos de interés en salud pública. | 9.3.2. Demuestra su participación en espacios territoriales de análisis de la situación de salud y eventos en salud pública (como Unidades de Análisis, COVES. mesas intersectoriales), y el cumplimiento de compromisos derivados de dichos espacios, con capacidad de respuesta y loma de decisiones en salud pública. | ||
Componente 10. Contratación y pago de tecnologías en salud y mecanismos de auditoría
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 10.1 Política de contratación y pagos | 10.1.1 Cuenta con una política y manual de contratación adoptada y documentada sobre acuerdos de voluntades en cumplimiento con el marco normativo vigente, que promueva la gestión del riesgo y resultados en salud, con manejo de conflicto de intereses. en coherencia con la normatividad vigente. | 10.1.1 Demuestra la implementación del manual de contratación establecido por el asegurador, en armonía con la normatividad vigente; especificando cada modalidad de pago, en las etapas precontractual, contractual, de ejecución y liquidación tanto para los prestadores de servicios de salud, los proveedores de tecnologías de salud como demás servicios que requiera la entidad para su funcionamiento. Se deberá demostrar la contratación de la demanda real de servicios respecto a la oferta disponible de cada prestador y/o proveedor de tecnologías en salud en coherencia con las modalidades de pago. Se debe tener en cuenta la información derivada de la nota técnica en la contratación (en los casos en que aplique). | 10.1.1 Demuestra la coherencia entre las necesidades en salud de la población en el territorio y los acuerdos de voluntad establecidos con la RIITS, nota técnica; sin ventajas indebidas ni afectación al equilibrio del sistema. |
| 10.1.2 Determina la política de pagos para los prestadores y proveedores de tecnologías en salud y otros; esta deberá estar acorde la normatividad vigente. | 10.1.2 Demuestra el seguimiento a la ejecución de los contratos, evidenciando la trazabilidad en los pagos y el cumplimiento indicadores, de conformidad con los acuerdos de voluntades y la normativa vigente. | 10.1.2 Garantiza la no realización de operaciones, transacciones, decisiones, traslado de recursos, situaciones de ventaja, mejoramiento en la posición de mercado, competencia desleal o cualquier situación de hecho o de derecho que desequilibre el funcionamiento financiero, comercial o de materialización del riesgo al interior del sector. | |
| 10.1.3 Cuenta con un sistema de seguimiento a la ejecución contractual, que incluya metas, tarifas, indicadores, facturación, devoluciones, glosas y pagos, visualizado en un tablero de control territorial. | 10.1.3 Garantiza el pago oportuno a los prestadores de servicios de salud y proveedores de tecnologías en salud, según lo normado, acorde con las obligaciones causadas por concepto de prestación de servicios, tecnologías en salud. | ||
| 10.1.4. Demuestra el cumplimiento oportuno de las obligaciones económicas contractuales con prestadores y proveedores de tecnologías en salud. | 10.1.4 Garantiza la formulación y comunicación de devoluciones y glosas durante el trámite de auditoria acorde con la normatividad vigente. | ||
| 10.2. Organización y estructura de auditoria | 10.2.1. Documenta la existencia de un proceso estructurado de auditoria concurrente y de cuentas médicas, que cumpla la normatividad vigente y que permita la validación técnica, contractual y financiera del servicio. con herramientas que aseguren trazabilidad del proceso. Incluye las herramientas o el sistema de información que permitan articular los diferentes procesos. | 10.2.1. Evidencia el resultado de la auditoria concurrente y de cuentas médicas a través de un modelo o metodología que muestre la trazabilidad desde el momento de radicación de la facturación por los canales transaccionales, los procedimientos de validación de tarifas y parámetros contratados, el estado de la auditoria, las devoluciones y glosas, el reconocimiento de las cuentas por pagar y los pagos efectuados. | 10.2.1 Garantiza el proceso de la auditoria concurrente y de cuentas médicas. |
| 10.2.2 Cuenta con un sistema que permita evaluar la calidad del servicio prestado por cada prestador y proveedor, con desagregación municipal, subregional funcional, regional funcional y nacional. | 10.2.2 Demuestra la existencia de un sistema de monitoreo y evaluación de la calidad de la RIITS. este deberá visualizarse a nivel territorial (nacional, regional funcional, departamentos, distritos, subregional funcional y municipios) y consolidado. | ||
Componente 11. Gestión del talento humano con enfoque diferencial y territorial
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 11.1. Gestión del talento humano con enfoque diferencial y territorial | 11.1.1 Cuenta con procesos de talento humano formalmente establecidos y aplicados, que abarquen al menos las siguientes fases: a) selección y vinculación del personal. inducción, formación continua y desarrollo de capacidades, evaluación periódica del desempeño, políticas institucionales de talento humano, todo ello en cumplimiento de las disposiciones emitidas por el Ministerio de Salud y Protección Social, incluyendo la inscripción y validación en el ReTHUS cuando aplique. | 11.1.1 Evidenciar la implementación de la política de talento humano y los procesos de selección, capacitación y evaluación del desempeño que garanticen el conocimiento, competencias, experiencia y optimo desempeño del personal que hace parte de la entidad; en cumplimiento de las disposiciones vigentes sobre la materia emitidas por el Ministerio de Salud y Protección Social. (Rethus). Evidencia de contratación de personal conforme al perfil requerido, distribuido según el ámbito territorial de autorización de funcionamiento | 11.1.1 La entidad debe acreditar que cuenta con talento humano permanente vinculado con el perfil de competencias requerido para el desarrollo de las funciones propias del aseguramiento en salud, la gestión del riesgo, la gestión de la calidad, la atención de usuarios, la auditoria, la gestión contractual y tecnológica, entre otros. El personal debe responder a las características del territorio y atender criterios de enfoque diferencial y poblacional. |
| 11.1.2 Evalúa y ajusta periódicamente la política y procesos de talento humano, en función del desempeño institucional, las necesidades del territorio y la retroalimentación de los usuarios internos. | |||
Componente 12. Tecnologías de información, Interoperabilidad y sistemas de soporte para la operación territorial.
| Estándares | Criterios | ||
| Autorización | Habilitación | Permanencia | |
| 12.1. Plan estratégico de tecnologías de información - TI. | 12.1.1. Documenta su plan estratégico de tecnologías de información. incluyendo: Sistemas a adquirir, cronograma de implementación, estándares de comunicación, estructura organizacional de Tecnologías de Información y estrategias de tecnologías móviles. | 12.1.1. Evidenciar el óptimo funcionamiento del sistema de información. mostrando el desarrollo de los módulos o herramientas que permitan recopilar, analizar, interoperar y disponer de la información de los diferentes procesos del asegurador, la automatización de los procedimientos internos, la conexión remota entre sedes, los mecanismos de seguimiento, control y mejora de los servicios de tecnología, evaluación del grado de satisfacción de los usuarios. | 12 11 Existencia de un área responsable y contar con una estrategia de planeación. desarrollo, gestión y evaluación de los sistemas de información de la entidad. |
| 12.1.2. Existencia de un área responsable de TI y una estrategia de planeación. desarrollo y evaluación de sistemas de información orientada a la mejora continua. | |||
| 12.2. Sistemas de información | 12.2.1. Demuestra un sistema de información que garantiza un funcionamiento efectivo, ágil y confiable para la gestión de datos y la operatividad de tos servicios de salud, proporcionando información relevante sobre la prestación de estos servicios Esto incluye el uso eficiente de aplicativos y herramientas tecnológicas que permitan a los afiliados acceder a información sobre el prestador primario asignado, la red de servicios por ámbito de prestación, la programación de acciones de promoción y mantenimiento de la salud, remisiones, ordenamientos médicos, autorización de órdenes médicas, cobro de cuotas moderadoras y copagos, así como el registro de atenciones en salud recibidas. Además, el sistema debe demostrar interoperabilidad y generar salidas continuas de información para su correcto funcionamiento y gestión | 12.2.1 Demuestra el funcionamiento la interoperabilidad y las salidas continuas de información para los siguientes sistemas: a) Afiliación, novedades y reconocimiento de prestaciones económicas, que permita su depuración y el correcto y oportuno registro, para disponer de la información nominal actualizada para la operación del aseguramiento. Además de la sincronización de la información con el Sistema de Afiliación Transaccional (SAT). en tos sistemas propios. en la información disponible a los prestadores y proveedores para la atención y en la BDUA, conforme a la normatividad vigente. b) Peticiones, quejas, reclamos y denuncias, que permita su adecuada gestión. c) Gestión de requerimientos judiciales, que permita la trazabilidad en la gestión de los requerimientos. d) Gestión de riesgos en salud, que permita la verificación periódica del estado de salud, la trazabilidad y gestión individual de riesgos en salud, con énfasis en las actividades de valoración integral, detección temprana, protección especifica y educación para la salud, e) Gestión de la red integral de prestación de servicios de salud, y proveedores de tecnologías en salud, permitiendo evidenciar el accionar de las Redes Integrales de Prestación de Servicios de Salud. f) Gestión de los procesos de referencia y contrarreferencia. con los elementos de trazabilidad que den cuenta de la oportunidad, acceso y continuidad en la prestación de los servicios de salud al afiliado g) Gestión de riesgos económicos y operativos de la entidad. h) Gestión financiera y contable; generación de los estados financieros de la entidad, que brinden información financiera comprensible, transparente, comparable, pertinente, confiable y útil. i) Consolidación sobre contratación, facturación, auditoría y pago a prestadores y proveedores de tecnologías en salud. La radicación de las facturas por parte de los prestadores y proveedores de tecnologías en salud, que garantice su trazabilidad y la información sobre su trámite en la Web de la entidad, j) Disponibilidad de la información para los procesos de gestión de los recursos con ADRES, que como mínimo incluya: recaudo de cotizaciones, compensación, liquidación mensual de afiliados, prestaciones económicas, giro directo, y los demás que defina la Superintendencia Nacional de Salud. k) Recaudo agregado anual de los costos compartidos por los usuarios (copagos y cuotas moderadoras) a partir de lo reportado por la red contratada. | 12.2.1 Cumple con la calidad, cobertura, pertinencia, oportunidad, fluidez y transparencia de la información solicitada por el Ministerio de salud y Protección Social y la Superintendencia Nacional de Salud, acorde con la normatividad vigente en cada materia |
| 12.3. Seguridad, privacidad y trazabilidad de la información de la entidad | 12.3.1. Política de seguridad, privacidad y confidencialidad de la información, adecuada al Modelo de Seguridad y Privacidad de la Información para Gobierno en Línea y la normatividad vigente sobre protección de datos personales y de manejo de información en el sector salud. | 12.3.1 Evidencia la implementación periódica y ordenada de controles y mecanismos para alcanzar los niveles requeridos de seguridad, privacidad y trazabilidad de los Sistemas de Información y la información como tal. | |
| 12.4. Contingencia, continuidad y respaldo de los sistemas de información de la entidad. | 12.4.1. Documenta un plan de contingencia, continuidad y sistemas de respaldo que le permitan a la entidad, garantizar la integridad y disponibilidad de la información y continuar su operación ante un daño total o parcial de sus sistemas, destrucción de infraestructura, pérdida de información o robo de sus equipos de cómputo, así como regresar a su normal funcionamiento. | 12.4.1 Demuestra la funcionalidad del plan de contingencia, continuidad y sistemas de respaldo. Implementación de procesos y procedimientos de soporte, y mantenimiento preventivo y correctivo de los servicios de tecnologías de la información acorde con las necesidades de su operación. Mecanismos para realizar el mantenimiento evolutivo, gestión de cambios y corrección de fallos en sus sistemas de información y Entrenamiento al talento humano de la organización en el manejo del plan de contingencia. | |
| 12.4.2. Demuestra el uso efectivo de aplicativos o herramientas tecnológicas que le permitan a los afiliados y usuarios disponer de la información del prestador primario asignado, red de servicios en cada ámbito de prestación, programación de acciones de promoción y mantenimiento de la salud, remisiones, ordenamientos médicos y autorización de las ordenes médicas recibidas, cobro de cuotas moderadoras y copagos, atenciones en salud recibidas. | |||



